Toimeained: sunitiniib
SUTENT 12,5 mg kõvakapslid
SUTENT 25 mg kõvakapslid
SUTENT 37,5 mg kõvakapslid
SUTENT 50 mg kõvakapslid
Näidustused Miks Sutenti kasutatakse? Milleks see mõeldud on?
Sutent sisaldab toimeainena sunitiniibi, mis on proteiinkinaasi inhibiitor. Seda kasutatakse vähi raviks, takistades teatud valkude rühma aktiivsust, mis on teadaolevalt seotud vähirakkude kasvu ja levikuga.
Sutenti määrab teile ainult vähiravimite kasutamise kogemusega arst.
Sutenti kasutatakse järgmiste vähivormide raviks täiskasvanutel:
- Seedetrakti strooma vähk (GIST), mao- ja soolevähi tüüp, juhtudel, kui imatiniib (teine vähivastane ravim) ei toimi enam või seda ei saa enam võtta.
- Metastaatiline neeruvähk (MRCC), neeruvähi tüüp, mis on levinud teistesse kehaosadesse.
- Pankrease neuroendokriinsed kasvajad (pNET-id) (kõhunäärme hormoone tootvate rakkude kasvajad), mis arenevad või ei ole eemaldatavad
. Kui te pole kindel, kuidas Sutent toimib või miks see ravim teile välja kirjutati, pidage nõu oma arstiga.
Vastunäidustused Kui Sutenti ei tohi kasutada
Ärge võtke Sutenti:
- Kui olete sunitiniibi või selle ravimi mis tahes koostisosade (loetletud lõigus 6) suhtes allergiline.
Ettevaatusabinõud kasutamisel Mida on vaja teada enne Sutenti võtmist
Rääkige oma arstile enne Sutenti võtmist:
- Kui teil on kõrge vererõhk. Sutent võib põhjustada teie vererõhu tõusu. Arst võib Sutenti võtmise ajal teie vererõhku kontrollida ja vajadusel peab võtma vererõhku langetavaid ravimeid.
- Kui teil on või on olnud verehäireid, verejooksuprobleeme või verevalumeid. Ravi Sutent'iga võib suurendada verejooksu riski, teatud vererakkude arvu muutusi, mille puudus põhjustab aneemiat või mõjutab vere hüübimisvõimet. Verejooksu oht võib olla suurem, kui te võtate varfariini või atsenokumarooli - ravimeid, mis vedeldavad verd, et vältida verehüüvete teket. Rääkige oma arstile, kui teil tekib Sutenti võtmise ajal verejooks.
- Kui teil on probleeme südamega. Sutent võib põhjustada südameprobleeme. Rääkige oma arstile, kui tunnete end väga väsinuna, teil on õhupuudus või paistetavad jalad ja pahkluud.
- Kui teil tekivad ebanormaalsed südamerütmi muutused. Sutent võib põhjustada südame rütmi muutusi. Kui teiega ravitakse Sutenti, võib arst nende muutuste ulatuse hindamiseks teha elektrokardiogrammi. Rääkige oma arstile, kui tunnete Sutenti võtmise ajal pearinglust, minestust või südame rütmihäireid.
- Kui teil on hiljuti olnud probleeme verehüüvetega veenides ja / või arterites (veresoonte tüübid), sealhulgas insult, südameatakk, emboolia või tromboos. Võtke viivitamatult ühendust oma arstiga, kui teil tekivad Sutent -ravi ajal sellised sümptomid nagu survetunne rinnus või valu, valu kätes, seljas, kaelas või lõualuus, õhupuudus, tuimus või nõrkus ühel kehapoolel, värisemine, valu. või pearinglus.
- Kui teil on probleeme kilpnäärega. Sutent võib põhjustada kilpnäärme probleeme. Rääkige oma arstile, kui väsite Sutenti võtmise ajal kergemini, tunnete end üldiselt külmemana kui teised inimesed või kui teie hääl langeb. Kilpnäärme funktsiooni tuleb kontrollida enne Sutenti võtmist ja regulaarselt ravimi võtmise ajal. Kui kilpnääre ei tooda piisavalt kilpnäärmehormooni, võib osutuda vajalikuks kilpnäärmehormooni asendamine.
- Kui teil on või on olnud probleeme kõhunäärme või sapipõiega. Rääkige oma arstile, kui teil tekivad järgmised sümptomid: kõhuvalu, iiveldus, oksendamine ja palavik. Need võivad olla põhjustatud kõhunäärme või sapipõie põletikust.
- Kui teil on või on kunagi olnud maksaprobleeme. Rääkige oma arstile, kui teil tekib Sutent -ravi ajal mõni järgmistest maksaprobleemide sümptomitest: sügelus, naha või silmavalgete kollasus, tume uriin ja valu või ebamugavustunne mao paremas ülanurgas. maksafunktsiooni kontrollimiseks enne Sutent -ravi ja ravi ajal ning vastavalt kliinilisele vajadusele.
- Kui teil on või on olnud neeruprobleeme. Arst jälgib neerude tööd.
- Kui teil on ees operatsioon või teil on hiljuti olnud operatsioon. Sutent võib mõjutada teie haavade paranemist. Üldiselt peate operatsiooni lõpetamisel Sutenti kasutamise lõpetama. Teie arst otsustab, millal Sutent -ravi uuesti alustada.
- Enne Sutent-ravi alustamist on soovitatav hammaste tervisekontroll.
- kui teil on või on olnud valu suus, hammastes ja / või lõualuus, turse või haavandid suus, tuimus või raskustunne lõualuus või hambad lahti, rääkige sellest kohe oma arstile ja hambaarstile.
- kui teile tehakse invasiivset hambaravi või hambaoperatsiooni, rääkige oma arstile, et teid ravitakse Sutent'iga, eriti kui te võtate ka intravenoosselt bisfosfonaate või olete neid varem kasutanud.Bisfosfonaadid on ravimid, mida kasutatakse luutüsistuste ennetamiseks, mis võidakse välja kirjutada mõne muu meditsiinilise probleemi korral.
- Kui teil on või on kunagi olnud naha- ja nahaaluskoe kahjustusi. Selle ravimiga ravi ajal võib tekkida gangreenne püoderma (naha valulik haavandumine) või nekrotiseeriv fastsiit (kiiresti leviv naha / pehmete kudede infektsioon, mis võib lõppeda surmaga). Ravi katkestamine. Rasked nahareaktsioonid (Stevens-Johnson sündroomi, toksilist epidermaalset nekrolüüsi, multiformset erüteemi) on kirjeldatud sunitiniibi kasutamisel, mis esialgu ilmnesid pagasiruumi punakate sihtmärkide või ümmarguste laikudena, sageli keskel villidega. Reaktsioon võib areneda laialt levinud villide või naha koorumiseni ning võib lõppeda surmaga. Kui teil tekib lööve või mõni neist nahasümptomitest, pöörduge kohe arsti poole.
- Kui teil on või on olnud krambid. Rääkige oma arstile niipea kui võimalik, kui teil on kõrge vererõhk, peavalu, nägemise kaotus.
- Kui teil on diabeet. Diabeediga patsientidel tuleb regulaarselt kontrollida veresuhkru taset, et näha, kas diabeediravimite annust tuleb muuta, et minimeerida madala veresuhkru riski.
Lapsed ja noorukid
Sutent ei ole näidustatud alla 18 -aastastele patsientidele. Sutenti ei ole lastel ja noorukitel uuritud.
Koostoimed Millised ravimid või toidud võivad Sutenti toimet muuta
Teatage oma arstile või apteekrile, kui te kasutate, olete hiljuti kasutanud või kavatsete kasutada mis tahes muid ravimeid, kaasa arvatud ilma retseptita ostetud ja ilma retseptita ostetud ravimeid.
Mõned ravimid võivad muuta Sutenti taset organismis. Te peaksite oma arstile rääkima, kui te võtate ravimeid, mis sisaldavad järgmisi toimeaineid:
- ketokonasool, itrakonasool - kasutatakse seeninfektsioonide raviks
- erütromütsiin, klaritromütsiin, rifampitsiin - kasutatakse infektsioonide raviks
- ritonaviir - kasutatakse AIDSi raviks
- deksametasoon - kortikosteroid, mida kasutatakse mitmete haiguste korral
- fenütoiin, karbamasepiin, fenobarbitaal - kasutatakse epilepsia ja teiste neuroloogiliste seisundite raviks
- naistepuna (Hypericum perforatum) sisaldavad taimsed preparaadid - kasutatakse depressiooni ja ärevuse raviks
Sutent koos toidu ja joogiga
Ravi ajal Sutentiga tuleb vältida greibimahla sissevõtmist.
Hoiatused Oluline on teada, et:
Rasedus ja imetamine
Kui olete rase või kahtlustate rasedust, rääkige sellest oma arstile.
Sutenti ei tohi raseduse ajal kasutada, kui see ei ole hädavajalik. Arst arutab teiega Sutent -ravi võimalikke riske raseduse ajal.
Kui rasedus on võimalik, peate Sutenti -ravi ajal kasutama usaldusväärset rasestumisvastast meetodit.
Kui te toidate last rinnaga, rääkige sellest palun oma arstile. Sutentiga ravimise ajal ei tohi last rinnaga toita.
Autojuhtimine ja masinatega töötamine
Kui tunnete pearinglust või ebatavalist väsimust, olge autojuhtimisel või masinate käsitsemisel eriti ettevaatlik.
Annus, manustamisviis ja aeg Kuidas Sutenti kasutada: Annustamine
Võtke seda ravimit alati täpselt nii, nagu arst on teile rääkinud.
Kahtluse korral pidage nõu oma arstiga. Arst määrab teile sobiva annuse, lähtudes ravitava vähi tüübist. Kui teid ravitakse GIST -i või MRCC -ga, on tavaline annus 50 mg üks kord ööpäevas, mida tuleb võtta 28 päeva (4 nädalat), millele järgneb 14 -päevane (2 -nädalane) puhkus (ilma ravimiteta) 6 -nädalaste tsüklitena. Kui teil ravitakse pNET -i, on tavaline annus 37,5 mg üks kord päevas ilma puhkeajata. Arst määrab teile vajaliku annuse ja Sutent -ravi lõpetamise aja. Sutenti võib võtta koos toiduga või ilma.
Üleannustamine Mida teha, kui olete võtnud Sutenti liiga palju?
Kui te võtate Sutenti rohkem kui ette nähtud
Kui olete kogemata võtnud liiga palju kapsleid, rääkige sellest kohe oma arstile. Võib osutuda vajalikuks arstiabi
Kui te unustate Sutenti võtta
Ärge võtke kahekordset annust, kui annus jäi eelmisel korral võtmata.
Kõrvaltoimed Millised on Sutenti kõrvaltoimed
Nagu kõik ravimid, võib ka see ravim põhjustada kõrvaltoimeid, kuigi kõigil neid ei teki.
Võtke otsekohe ühendust oma arstiga, kui teil tekib mõni neist tõsistest kõrvaltoimetest (vt ka Mida on vaja teada enne Sutenti võtmist):
Südameprobleemid. Rääkige oma arstile, kui tunnete end väga väsinuna, teil on õhupuudus või paistetavad jalad ja pahkluud. Need võivad olla südameprobleemide sümptomid, nagu südamepuudulikkus ja südamelihase probleemid (kardiomüopaatia).
Kopsu- või hingamisprobleemid. Rääkige oma arstile, kui teil tekib köha, valu rinnus, äkiline õhupuudus või vere köha. Need võivad olla kopsuemboolia sümptomid, mis tekivad siis, kui verehüübed liiguvad kopsudesse.
Neeruprobleemid. Rääkige oma arstile, kui teil tekib urineerimise sageduse muutus või puudumine, mis võib olla neerupuudulikkuse sümptom.
Verejooks. Rääkige kohe oma arstile, kui teil tekib Sutenti võtmise ajal mõni järgmistest sümptomitest või tõsine verejooks: paistes, valulik kõht (kõht); verega oksendamine; tume, kleepuv väljaheide; peavalu või vaimse seisundi muutused, vere või röga köhimine kopsude või hingamisteede verega.
Soole perforatsiooni põhjustava kasvaja hävitamine Rääkige oma arstile, kui teil on tugev soolevalu, palavik, iiveldus, oksendamine, veri väljaheites või muutused soolestiku harjumustes.
Teised Sutenti kasutamisel ilmnevad kõrvaltoimed on järgmised:
Väga sageli esinevad kõrvaltoimed (võivad esineda rohkem kui 1 inimesel 10 -st)
- Trombotsüütide, punaste vereliblede ja / või valgete vereliblede (nt neutrofiilide) arvu vähenemine.
- Õhupuudus
- Kõrge vererõhk.
- Liigne väsimus, jõu kadumine.
- Turse, mis on põhjustatud vedelikust naha all ja silmaümbruses, sügav allergiline lööve.
- Suuvalu / ärritus, valulikkus / põletik / suukuivus, maitsehäired, maoärritus, iiveldus, oksendamine, kõhulahtisus, kõhukinnisus, kõhuvalu / turse, isutus.
- Kilpnäärme aktiivsuse vähenemine (hüpotüreoidism).
- Pearinglus
- Peavalu.
- Ninaverejooks.
- Seljavalu, liigesevalu.
- Valu kätes ja jalgades.
- Naha kollasus / naha värvimuutus, naha liigne pigmentatsioon, juuste värvimuutus, lööve peopesadel ja jalataldadel, lööve, kuiv nahk.
- Köha
- Palavik.
- Raskused uinumisel.
Sageli esinevad kõrvaltoimed (võivad esineda 1 kuni 10 inimesel 100 -st)
- Trombide moodustumine veresoontes.
- Südame lihase ebapiisav verevarustus pärgarterite obstruktsiooni või ahenemise tõttu.
- Valu rinnus.
- Südame poolt pumbatud vere vähenenud kogus.
- Vedelikupeetus ka kopsude ümber.
- Infektsioonid.
- Vähendatud veresuhkru tase. Kui teil tekivad madala veresuhkru tunnused ja sümptomid: rääkige oma arstile niipea kui võimalik, kui teil tekib väsimus, südamepekslemine, higistamine, nälg ja teadvusekaotus.
- Valgu kadu uriinis, mis mõnikord põhjustab turset.
- Gripi sündroom.
- Ebanormaalsed vereanalüüsid, sealhulgas maksa ja pankrease ensüümide tase.
- Kõrge kusihappe sisaldus veres.
- Hemorroidid, pärasoolevalu, igemete veritsus, neelamisraskused või neelamisvõimetus.
- Põletav või valulik tunne keeles, seedetrakti limaskesta põletik, liigne gaas maos või sooltes.
- Kaalukaotus.
- Lihas -skeleti valu (valu lihastes ja luudes), lihasnõrkus, lihasväsimus, lihasvalu, lihasspasmid.
- Nina kuivus, ninakinnisus.
- Liigne rebimine.
- Muutused naha tundlikkuses, kuiv nahk, sügelus, koorimine ja nahapõletik, villid, akne, küünte värvimuutus, juuste väljalangemine.
- Ebanormaalsed aistingud jäsemetes.
- Tundlikkuse liigne vähendamine / suurenemine, eriti puudutamisel.
- Põlemine maos.
- Dehüdratsioon.
- Näo punetus.
- Uriini värvi muutus.
- Depressioon.
- Külmavärinad.
Aeg -ajalt esinevad kõrvaltoimed (võivad esineda 1 kuni 10 inimesel 1000 -st)
- Pehmete kudede infektsioonid, sealhulgas anogenitaalses piirkonnas, võivad olla eluohtlikud.Võtke kohe ühendust oma arstiga, kui teil tekivad nahahaava ümbruses infektsiooni sümptomid, sealhulgas palavik, valu, punetus, turse või mäda või vere väljavool.
- Insult.
- Südameinfarkt, mis on põhjustatud südame verevarustuse katkestamisest või vähenemisest.
- Muutused südame elektrilises aktiivsuses või muutunud südame rütm.
- Vedelik südame ümber (perikardi efusioon).
- Maksapuudulikkus.
- Kõhuvalu, mis on põhjustatud "kõhunäärmepõletikust.
- Kasvaja hävitamine, mis põhjustab soole perforatsiooni.
- Sapipõie põletik (turse ja punetus) koos sellega kaasnevate kividega või ilma.
- Ebanormaalne suhtluskanal kahe kehaõõne vahel või nahaga.
- Valu suus, hammastes ja / või lõualuus, turse või ärritus suus, tuimus või raskustunne lõualuus või hammaste lõtvumine. Need võivad olla lõualuu vigastuse (osteonekroos) nähud ja sümptomid. Kui teil tekib mõni neist sümptomitest, rääkige sellest kohe oma arstile ja hambaarstile.
- Kilpnäärmehormoonide liigne tootmine, mille tagajärjel suureneb ainevahetus. Probleemid haavade paranemisega pärast operatsiooni.
- Lihasensüümide sisalduse suurenemine veres (kreatiinfosfokinaas).
- Sobimatu ja liigne reaktsioon allergeenidele.
Harva esinevad kõrvaltoimed (võivad esineda 1 kuni 10 inimesel 10 000 -st)
- Naha ja / või limaskestade rasked reaktsioonid (Stevensi-Johnsoni sündroom, toksiline epidermaalne nekrolüüs, multiformne erüteem).
- Kasvaja lüüsi sündroom (TLS) - TLS hõlmab metaboolseid tüsistusi, mis võivad tekkida vähiravi ajal. Need on põhjustatud kahjustatud vähirakkude lagunemisproduktidest ja nende hulka võivad kuuluda: iiveldus, õhupuudus, ebaregulaarne südametegevus, lihaskrambid, krambid, hägune uriin ja väsimus, mis on seotud laboratoorsete analüüside ebaharilike tulemustega (kõrge kaaliumi-, kusihappe- ja fosforhappe sisaldus) ja madal vere kaltsiumisisaldus), mis võib põhjustada muutusi neerufunktsioonis ja ägedat neerupuudulikkust.
- Lihaste ebanormaalne lagunemine, mis võib põhjustada neeruprobleeme (rabdomüolüüs).
- Ajufunktsiooni kahjustus, mis võib põhjustada mitmesuguseid sümptomeid, nagu peavalu, segasus, krambid ja nägemise kaotus (tagumine pöörduv leukoentsefalopaatia sündroom).
- Naha valulik haavandumine (gangreenne püoderma).
- Maksa põletik (hepatiit).
- Kilpnäärme põletik.
Kõrvaltoimetest teatamine
Kui teil tekib ükskõik milline kõrvaltoime, pidage nõu oma arstiga, sealhulgas selles infolehes loetlemata. Kõrvaltoimetest võite ka ise teavitada riikliku teavitussüsteemi kaudu, mis on loetletud lisas V. Kõrvaltoimetest teatades saate aidata saada rohkem teavet selle ravimi ohutuse kohta.
Aegumine ja säilitamine
- Hoidke seda ravimit laste eest varjatud ja kättesaamatus kohas.
- Ärge kasutage seda ravimit pärast kõlblikkusaega, mis on märgitud karbil ja sildil pärast „EXP“. Kõlblikkusaeg viitab kuu viimasele päevale.
- See ravimpreparaat ei vaja säilitamisel eritingimusi.
- Ärge kasutage seda ravimit, kui märkate, et pakend on kahjustatud või sellel on rikkumise märke.
Ärge visake ravimeid kanalisatsiooni ega olmejäätmete hulka. Küsige oma apteekrilt, kuidas visata ära ravimeid, mida te enam ei kasuta. See aitab kaitsta keskkonda.
Mida Sutent sisaldab
Sutent 12,5 mg kõvakapslid
Toimeaine on sunitiniib. Iga kapsel sisaldab sunitiniibmalaati, mis vastab 12,5 mg sunitiniibile.
Teised koostisosad on:
- Kapsli sisu: mannitool (E421), naatriumkroskarmelloos, povidoon (K-25) ja magneesiumstearaat.
- Kapsli kest: želatiin, punane raudoksiid (E172) ja titaandioksiid (E171).
- Tint: šellak, propüleenglükool, naatriumhüdroksiid, povidoon ja titaandioksiid (E171).
Sutent 25 mg kõvakapslid
Toimeaine on sunitiniib. Iga kapsel sisaldab sunitiniibmalaati, mis vastab 25 mg sunitiniibile.
Teised koostisosad on:
- Kapsli sisu: mannitool (E421), naatriumkroskarmelloos, povidoon (K-25) ja magneesiumstearaat.
- Kapsli kest: želatiin, titaandioksiid (E171), kollane raudoksiid (E172), punane raudoksiid (E172), must raudoksiid (E172).
- Tint: šellak, propüleenglükool, naatriumhüdroksiid, povidoon ja titaandioksiid (E171)
Sutent 37,5 mg kõvakapslid
Toimeaine on sunitiniib. Iga kapsel sisaldab sunitiniibmalaati, mis vastab 37,5 mg sunitiniibile.
Teised koostisosad on:
- Kapsli sisu: mannitool (E421), naatriumkroskarmelloos, povidoon (K-25) ja magneesiumstearaat.
- Kapsli kest: želatiin, titaandioksiid (E171), kollane raudoksiid (E172).
- Tint: šellak, propüleenglükool, kaaliumhüdroksiid, must raudoksiid (E172).
Sutent 50 mg kõvakapslid
Toimeaine on sunitiniib. Iga kapsel sisaldab sunitiniibmalaati, mis vastab 50 mg sunitiniibile.
Teised koostisosad on:
- Kapsli sisu: mannitool (E421), naatriumkroskarmelloos, povidoon (K-25) ja magneesiumstearaat.
- Kapsli kest: želatiin, titaandioksiid (E171), kollane raudoksiid (E172), punane raudoksiid (E172) ja must raudoksiid (E172).
- Tint: šellak, propüleenglükool, naatriumhüdroksiid, povidoon ja titaandioksiid (E171).
Kuidas Sutent välja näeb ja pakendi sisu
Sutent 12,5 mg on saadaval kõvade želatiinkapslitena oranži korgi ja korpusega, mille korgil on valge tindiga kiri "Pfizer" ja korpusel "STN 12,5 mg", mis sisaldavad värvilisi graanuleid.
Sutent 25 mg on saadaval kõvade želatiinkapslite kujul, millel on karamellkork ja oranž korpus, mille korgil on valge tindiga kiri "Pfizer" ja korpusel "STN 25 mg", mis sisaldavad värvilisi graanuleid.
Sutent 37,5 mg on saadaval kollaste korkide ja korpusega kõvade želatiinkapslitena, mille korgil on musta tindiga kiri "Pfizer" ja korpusel "STN 37,5 mg", mis sisaldavad värvilisi graanuleid.
Sutent 50 mg on saadaval kõvade želatiinkapslitena, karamellivärvi korgi ja korpusega, korgiga valge tindiga "Pfizer" ja korpusel "STN 50 mg", mis sisaldavad kollakasoranži graanuleid. See on saadaval 30 kapsliga pudelites ja perforeeritud üksikannusega blistrites, mis sisaldavad 28 x 1 kapslit.
Kõik pakendi suurused ei pruugi olla müügil.
Allika pakendi infoleht: AIFA (Itaalia ravimiamet). Sisu avaldati jaanuaris 2016. Esitatud teave ei pruugi olla ajakohane.
Kõige ajakohasemale versioonile juurdepääsu saamiseks on soovitatav külastada AIFA (Itaalia ravimiamet) veebisaiti. Vastutusest loobumine ja kasulik teave.
01.0 RAVIMPREPARAADI NIMETUS
SUTENT 12,5 MG KÕVAD KAPSLID
02.0 KVALITATIIVNE JA KVANTITATIIVNE KOOSTIS
Iga kapsel sisaldab sunitiniibmalaati, mis vastab 12,5 mg sunitiniibile.
Abiainete täielik loetelu vt lõik 6.1.
03.0 RAVIMVORM
Kõva kapsel.
Želatiinkapslid oranži korgi ja korpusega, korgil valge tindiga märgitud "Pfizer", korpusel "STN 12,5 mg" ja sisaldavad kollakasoranži graanuleid.
04.0 KLIINILINE TEAVE
04.1 Näidustused
Seedetrakti strooma kasvaja (GIST)
SUTENT on näidustatud mitteresekteeritava ja / või metastaatilise seedetrakti strooma vähi (GIST) raviks täiskasvanutel pärast imatiniibravi ebaõnnestumist resistentsuse või talumatuse tõttu.
Metastaatiline neerurakk -kartsinoom (MRCC)
SUTENT on näidustatud kaugelearenenud / metastaatilise neerurakk -kartsinoomi (MRCC) raviks täiskasvanutel.
Pankrease neuroendokriinsed kasvajad (pNET)
SUTENT on näidustatud hästi diferentseerunud, eemaldamata või metastaatiliste pankrease neuroendokriinsete kasvajate (pNET) raviks progresseeruva haiguse korral täiskasvanutel.
Kogemused SUTENTiga esmavaliku ravimina on piiratud (vt lõik 5.1).
04.2 Annustamine ja manustamisviis
Ravi sunitiniibiga peab alustama vähivastaste ravimite manustamises kogenud arst.
Annustamine
GIST ja MRCC korral on SUTENTi soovitatav annus 50 mg suu kaudu üks kord päevas 4 järjestikuse nädala jooksul, millele järgneb 2 -nädalane puhkus (skeem 4/2), et viia läbi 6 -nädalane kuur.
PNET -i puhul on SUTENTi soovitatav annus 37,5 mg, mida tuleb võtta suu kaudu üks kord päevas ilma planeeritud puhkeajata.
Annuse kohandamine
Ohutus ja talutavus
GIST ja MRCC puhul võib annust muuta 12,5 mg kaupa, lähtudes patsiendi individuaalsest ohutusest ja talutavusest. Päevane annus ei tohi ületada 75 mg ega vähendada alla 25 mg.
PNET -i puhul võib annust muuta 12,5 mg kaupa, lähtudes patsiendi individuaalsest ohutusest ja talutavusest. Maksimaalne annus, mida manustati faasi 3 pNET uuringus, oli 50 mg päevas.
Patsiendi ohutuse ja taluvuse põhjal võib osutuda vajalikuks mõne annuse võtmine peatada.
CYP3A4 inhibiitorid / indutseerijad
Sunitiniibi samaaegset manustamist koos tugevate CYP3A4 indutseerijatega, nagu rifampitsiin, tuleb vältida (vt lõigud 4.4 ja 4.5). Kui see pole võimalik, võib olla vajalik sunitiniibi annuse suurendamine 12,5 mg kaupa (kuni 87,5 mg päevas GIST ja MRCC või 62,5 mg päevas pNET korral), lähtudes taluvuse hoolikast jälgimisest.
Sunitiniibi samaaegset manustamist koos tugevate CYP3A4 inhibiitoritega, nagu ketokonasool, tuleb vältida (vt lõigud 4.4 ja 4.5). Kui see pole võimalik, võib olla vajalik sunitiniibi annuse vähendamine minimaalseks annuseks 37,5 mg päevas GIST ja MRCC korral või 25 mg ööpäevas pNET korral, lähtudes taluvuse hoolikast jälgimisest.
Kaaluda tuleks alternatiivse samaaegselt kasutatava ravimi valikut, millel puudub või on minimaalne potentsiaal CYP3A4 indutseerida või inhibeerida.
Spetsiaalsed populatsioonid
Lapsed
Sunitiniibi ohutus ja efektiivsus alla 18 -aastastel patsientidel ei ole tõestatud.
Andmed puuduvad.
Puuduvad näidustused sunitiniibi spetsiifiliseks kasutamiseks lastel alates sünnist kuni 6 -aastaste lastega, kes ei ole eemaldatavad ja / või metastaatilised GIST -i ravis pärast imatiniibravi ebaõnnestumist resistentsuse või talumatuse tõttu. Puuduvad näidustused sunitiniibi spetsiifiliseks kasutamiseks lastel MRCC ravis ja hästi diferentseerunud, eemaldamatute või metastaatiliste pNET-de ravis haiguse progresseerumisel.
Sunitiniibi kasutamine lastel ei ole soovitatav.
Eakad patsiendid (≥ 65 -aastased))
Umbes kolmandik kliinilistesse uuringutesse kaasatud patsientidest, kes said sunitiniibi, olid 65 -aastased või vanemad. Nooremate ja vanemate isikute vahel ei täheldatud olulisi erinevusi ohutuses ja efektiivsuses.
Maksakahjustus
Kui sunitiniibi manustatakse kerge või mõõduka maksakahjustusega (Child-Pugh staadium A ja B) patsientidele, ei ole algannuse kohandamine vajalik. Sunitiniibi kasutamist raske maksakahjustusega (Child-Pugh staadium C) patsientidel ei ole uuritud, seetõttu ei ole selle kasutamine maksakahjustusega patsientidel soovitatav (vt lõik 5.2).
Neerukahjustus
Kui sunitiniibi manustatakse neerukahjustusega (mõõdukas kuni raske) või lõppstaadiumis neeruhaigusega (ESRD) patsientidele, kes saavad hemodialüüsi, ei ole algannuse kohandamine vajalik. Hiljem tuleb annust kohandada, lähtudes patsiendi ohutusest ja talutavusest (vt lõik 5.2).
Manustamisviis
SUTENT on suukaudseks manustamiseks. Seda võib võtta koos toiduga või ilma.
Kui annust ei võeta, ei tohi täiendavat annust manustada. Patsient peab järgmisel päeval võtma tavalise ettenähtud annuse.
04.3 Vastunäidustused
Ülitundlikkus toimeaine või lõigus 6.1 loetletud mis tahes abiainete suhtes.
04.4 Erihoiatused ja asjakohased ettevaatusabinõud kasutamisel
Samaaegset manustamist tugevate CYP3A4 indutseerijatega tuleb vältida, kuna see võib vähendada sunitiniibi plasmakontsentratsiooni (vt lõigud 4.2 ja 4.5).
Tuleb vältida samaaegset manustamist tugevate CYP3A4 inhibiitoritega, kuna see võib suurendada sunitiniibi plasmakontsentratsiooni (vt lõigud 4.2 ja 4.5).
Naha ja kudede häired
Naha värvimuutus, mis võib olla tingitud toimeaine värvist (kollane), on väga levinud kõrvaltoime, mis esineb ligikaudu 30% -l patsientidest. Patsiente tuleb teavitada, et sunitiniibravi ajal võivad nad muuta juuste värvust või võib tekkida ka nahk. Teised võimalikud dermatoloogilised toimed võivad hõlmata naha kuivust, paksenemist või pragunemist, villid või aeg -ajalt löövet peopesadel või jalataldadel.
Ülaltoodud reaktsioonid ei olnud kumulatiivsed, olid üldiselt pöörduvad ega põhjustanud tavaliselt ravi katkestamist. Teatatud on gangreenilise püoderma juhtudest, mis pärast ravimi katkestamist on tavaliselt pöörduvad. On teatatud tõsistest nahareaktsioonidest, sealhulgas multiformse erüteemi juhtudest ( EM) ja juhtumid, mis on tingitud Stevensi-Johnsoni sündroomist (SJS) ja toksilisest epidermaalsest nekrolüüsist (NET), millest mõned on lõppenud surmaga. sunitiniibi kasutamine tuleb katkestada. Kui SJS või NET diagnoos kinnitatakse, ei tohi ravi jätkata. Mõnel juhul, kui kahtlustatakse EM -i, on pärast reaktsiooni kadumist taasalustatud sunitiniibravi väiksemate talutavate annustega; mõned neist patsientidest said ka samaaegne ravi kortikosteroidide või antiseptikumidega tamiinid.
Kasvajate põhjustatud verejooks ja verejooks
Turuletulekujärgselt on teatatud hemorraagilistest sündmustest, millest mõned on lõppenud surmaga, sealhulgas seedetrakti, hingamisteede, kuseteede ja ajuverejooksud.
Verejooksu episoode esines 18% -l sunitiniibiga ravitud patsientidest, võrreldes GIST -i 3. faasi uuringu 17% -ga platseeborühma patsientidest. Sunitiniibi MRCC -ga patsiendid, keda ei olnud varem sunitiniibiga ravitud, teatasid verejooksudest 39% -l juhtudest, võrreldes 11% -ga IFN-α-ga ravitud patsientidest. Seitseteist (4,5%) sunitiniibi saanud patsienti võrreldes 5 (1,7%) IFN-α-ga saanud patsiendiga kogesid 3. või kõrgema astme verejooksu episoode. Kakskümmend kuus protsenti patsientidest, kes said sunitiniibi tsütokiini-refraktaarse MRCC tõttu, teatasid verejooksu episoodidest. Verejookse, välja arvatud ninaverejooks, esines 21,7% sunitiniibiga ravitud patsientidest võrreldes 9,85% platseeborühma patsientidega 3. faasi pNET -uuringus. Selle sündmuse rutiinne hindamine peaks hõlmama täielikku vereanalüüsi ja füüsilist läbivaatust.
Ninaverejooks oli kõige sagedasem ebasoodne hemorraagiline reaktsioon, millest on teatatud ligikaudu pooltel soliidtuumoriga patsientidel, kes teatasid verejooksudest. Mõned neist ninaverejooksu episoodidest olid tõsised, kuid väga harva surmavad.
On teatatud kasvajaverejooksudest, mis mõnikord on seotud kasvaja nekroosiga; mõned neist verejooksudest olid surmavad.
Kliinilistes uuringutes esines kasvajaverejooks ligikaudu 2% -l GIST-iga patsientidest. Need sündmused võivad tekkida äkki ja kopsuvähi korral võivad need ilmneda "raske ja eluohtliku hemoptüüsi või kopsuverejooksuna.. Kliinilistes uuringutes on täheldatud kopsuverejooksu juhtumeid, millest mõned lõppesid surmaga, ning neid on teatatud ka turuletulekujärgselt patsientidel, keda raviti sunitiniibiga MRCC, GIST ja kopsuvähi korral. SUTENT ei ole heaks kiidetud kasutamiseks kopsuvähiga patsientidel.
Patsiendid, kes saavad samaaegselt ravi antikoagulantidega (nt.varfariini, atsenokumarooli) võib perioodiliselt jälgida, kui on tehtud täielik vereanalüüs (trombotsüüdid), hüübimisfaktorid (PT / INR) ja füüsiline läbivaatus.
Seedetrakti häired
Kõhulahtisus, iiveldus / oksendamine, kõhuvalu, düspepsia ja stomatiit / suuvalu olid kõige sagedamini teatatud seedetrakti kõrvaltoimed; Teatatud on ka söögitorupõletiku juhtudest (vt lõik 4.8).
Ravi vajavate seedetrakti kõrvaltoimete toetav ravi võib hõlmata oksendamisvastaste, kõhulahtisusevastaste või antatsiidsete omadustega ravimeid.
Sunitinibiga ravitud kõhuõõne pahaloomuliste kasvajatega patsientidel on esinenud tõsiseid, mõnikord surmaga lõppevaid seedetrakti tüsistusi, sealhulgas seedetrakti perforatsiooni. 3. faasi GIST uuringus esines surmav seedetrakti verejooks 0,98% platseebot saanud patsientidest.
Hüpertensioon
Hüpertensioon oli kliinilistes uuringutes teatatud väga levinud kõrvaltoime. Sunitiniibi annust vähendati või selle manustamine ajutiselt peatati ligikaudu 2,7% -l patsientidest, kellel esines hüpertensioon. Ühelgi neist patsientidest ei lõpetatud sunitiniibi ravi lõplikult. Raske hüpertensioon (> 200 mmHg süstoolset või 110 mmHg diastoolset) esines 4,7% -l soliidtuumoriga patsientidest. MRCC ja varem ravimata patsientidel teatati hüpertensiooni juhtudest 33, 9% sunitiniibi saanud patsientidest, võrreldes 3,6% -ga IFN-α-ga patsientidest. raske hüpertensioon esines 12% -l sunitiniibirühma varem ravimata patsientidest ja vähem kui 1% -l IFN-α rühma patsientidest. 3. faasi pNET -uuringus esines hüpertensiooni 26,5% -l sunitiniibi kasutanud patsientidest, võrreldes 4,9% -ga platseeborühma patsientidest. Raske hüpertensiooni episoode esines pNET -ga patsientidel 10% -l sunitiniibiga ravitud patsientidest ja 3% -l Patsiente tuleb kontrollida hüpertensiooni suhtes ja neid tuleb asjakohaselt jälgida. Raske kontrollimatu hüpertensiooniga patsientidel on soovitatav ravi ajutiselt peatada. Ravi võib jätkata, kui hüpertensioon on piisavalt kontrollitud.
Hematoloogilised häired
3. ja 4. astme neutrofiilide arvu absoluutset vähenemist täheldati vastavalt 10% ja 1,7% 3. faasi GIST uuringusse kaasatud patsientidest ning 16% ja 1,6% uuringusse kaasatud patsientidest. 3. faasi MRCC ja % ja 2,4% patsientidest, kes olid kaasatud 3. faasi pNET -uuringusse. 3. ja 4. astme trombotsüütide arvu vähenemist teatati vastavalt 3,7% ja 0,4% patsientidest. 3. faasi GIST -uuringusse kaasatud patsientidest 8,2% ja 1,1% 3. faasi MRCC uuringusse kaasatud patsientidest ning 3.7% ja 1.2% pNET -i 3. faasi uuringusse kaasatud patsientidest.
Ülaltoodud sündmused ei olnud kumulatiivsed, olid üldiselt pöörduvad ega põhjustanud tavaliselt ravi katkestamist. Ükski neist sündmustest 3. faasi uuringutes ei olnud surmav, kuid ravimi turuletulekujärgses faasis on teatatud harvadest hematoloogilistest sündmustest. sealhulgas trombotsütopeenia ja neutropeeniliste infektsioonidega seotud verejooks.
Aneemiat on täheldatud nii sunitiniibravi varajases kui ka hilises staadiumis; teatatud on 3. ja 4. astmest.
Sunitiniibi saavatel patsientidel tuleb iga ravitsükli alguses teha täielik vereanalüüs.
Südame patoloogiad
Sunitiniibiga ravitud patsientidel on teatatud kardiovaskulaarsetest sündmustest, millest mõned on lõppenud surmaga, sealhulgas südamepuudulikkus, kardiomüopaatia, müokardi isheemia ja müokardiinfarkt. Need andmed näitavad, et sunitiniib suurendab kardiomüopaatia riski. Ravitud patsientidel ei ole tuvastatud muid spetsiifilisi täiendavaid riskitegureid sunitiniibi poolt põhjustatud kardiomüopaatia tekkeks peale ravimi spetsiifilise toime. Sunitiniibi tuleb kasutada ettevaatusega patsientidel, kellel on nende sündmuste risk või kellel on selliseid juhtumeid varem esinenud.
Kliinilistes uuringutes esines vasaku vatsakese väljutusfraktsiooni (LVEF) vähenemine ≥ 20% ja alla normi alumise piiri ligikaudu 2% -l sunitiniibiga ravitud GIST-i patsientidest, 4% -l patsientidest, kellel oli sunitiniibiga ravitud tsütokiinide suhtes resistentne MRCC % platseebot saanud GIST patsientidest. Need LVEF -i langused ei tundu olevat progresseeruvad ja sageli ravi jätkudes paranenud. Uuringus, mis viidi läbi MRCC-ga patsientidel ja keda ei ole kunagi varem ravitud, oli 27% sunitiniibiga ravitud patsientidest ja 15% IFN-α-ga ravitud patsientidest LVEF väärtus alla normi alumise piiri. Kahele patsiendile (
GIST -ga patsientidel esines südamepuudulikkuse, südame paispuudulikkuse või vasaku vatsakese puudulikkuse episoode 1,2% -l sunitiniibiga ravitud patsientidest ja 1% -l platseebot saanud patsientidest. GIST (n = 312) korral esinesid raviga seotud surmaga lõppevad südamereaktsioonid 1% -l patsientidest mõlemas uuringurühmas (sunitiniib ja platseeborühm). 2. faasi uuringus, milles osalesid tsütokiini suhtes resistentsed MRCC-ga patsiendid, teatasid 0,9 % patsientidest raviga seotud surmavast müokardiinfarktist ja 3. faasi uuringus MRCC-ga patsientidest, keda varem ei ravitud, 0,6 % patsientidest IFN-α rühmas ja 0% sunitiniibirühma patsientidest teatasid surmaga lõppevatest südamehaigustest. 3. faasi pNET-uuringus oli ühel sunitiniibi võtnud patsiendil (1%) raviga seotud surmav südamepuudulikkus. Võimalik korrelatsioon türosiinkinaasi retseptori (RTK) inhibeerimise ja südamefunktsiooni vahel on ebaselge.
Patsiendid, kes on 12 kuu jooksul enne sunitiniibi manustamist teatanud südamehaigustest, nagu müokardiinfarkt (sh raske / ebastabiilne stenokardia), koronaar- / perifeerse šunteerimise operatsioon, sümptomaatiline südamepuudulikkus, tserebrovaskulaarne sündmus või mööduv isheemiline atakk või kopsuemboolia, jäeti välja. sunitiniibi kliinilised uuringud. Ei ole teada, kas selliste kaasuvate seisunditega patsientidel võib olla suurem risk ravimitega seotud vasaku vatsakese düsfunktsiooni tekkeks.
Kongestiivse südamepuudulikkuse kliiniliste tunnuste ja sümptomite suhtes tuleb hoolikalt jälgida, eriti südame riskiteguritega ja / või südame isheemiatõvega patsientidel.
Arstidel soovitatakse seda riski võrrelda ravimi võimaliku kasuga. Neid patsiente tuleb sunitiniibravi ajal hoolikalt jälgida kongestiivse südamepuudulikkuse kliiniliste tunnuste ja sümptomite suhtes. Kui patsienti ravitakse sunitiniibiga, tuleb kaaluda ka vasaku vatsakese väljutusfraktsiooni esialgset ja perioodilist hindamist. Patsientidel, kellel ei ole südame riskitegureid, tuleb siiski kaaluda esialgse ventrikulaarse väljutusfraktsiooni hindamist.
CHF -i kliiniliste ilmingute esinemisel on soovitatav sunitiniibravi katkestada. Sunitiniibi manustamine tuleb katkestada ja / või annust vähendada patsientidel, kellel puuduvad kongestiivse südamepuudulikkuse kliinilised tunnused, kuid väljutusfraktsiooni vähenemine 20% kuni 50% algtasemest.
QT -intervalli pikenemine
Prekliiniliste uuringute andmed (in vitro Ja in vivo), mis viidi läbi inimestel soovitatavatest suurematest annustest, näitavad, et sunitiniib võib pärssida südame repolarisatsiooni (nt QT -intervalli pikenemine).
QTc -intervalli pikenemine rohkem kui 500 millisekundini esines kiirusega 0,5% ja muutused algväärtusest rohkem kui 60 millisekundit esinesid 1,1% -l 450 soliidtuumoriga patsiendist; mõlemad parameetrid on potentsiaalselt olulised variatsioonid. Kontsentratsioonidel, mis vastasid ligikaudu kahekordsele terapeutilisele kontsentratsioonile, pikendas sunitiniib QTcF intervalli (korrigeeritud Frederica valemi järgi).
QT-intervalli pikenemist uuriti uuringus, milles osales 24 kaugelearenenud pahaloomulise kasvajaga patsienti vanuses 20-87 aastat. Selle uuringu tulemused näitasid, et sunitiniib mõjutas QTc-intervalli (määratletud kui platseeboga kohandatud keskmine muutus> 10 msek, ülempiir 90% CI> 15 msek) terapeutilise kontsentratsiooni korral (3. päev), kasutades 24-tunnist algtaseme korrigeerimismeetodit, ja terapeutilistest kõrgematel kontsentratsioonidel (9. päev), kasutades mõlemat korrigeerimismeetodit algtasemel. Ükski patsient ei teatanud QTc väärtusest> 500 ms.Kuigi mõju QTcF-intervallile täheldati 3. päeval 24 tundi pärast annustamist (st eeldatava terapeutilise plasmakontsentratsiooniga pärast soovitatud algannust 50 mg) 24-tunnise algkorrektsioonimeetodiga, on selle leidu kliiniline tähtsus ebaselge .
Kasutades igakülgseid järjestikusi EKG -hinnanguid, mis vastasid terapeutilisele või terapeutilisele tasemele, ei täheldatud ühelgi hinnatava või ITT -populatsiooni patsiendil "raske" QTc -intervalli pikenemist (seega võrdne või suurem kui
CTCAE versiooni 3.0 3. aste).
Terapeutiliste plasmakontsentratsioonide korral oli keskmine maksimaalne QTcF -intervalli muutus (korrigeeritud Frederica valemiga) algväärtusest 9,6 ms (90% CI 15,1 ms). Terapeutiliste kontsentratsioonide korral, mis vastasid ligikaudu kaks korda terapeutilistele kontsentratsioonidele, oli QTcF -intervalli maksimaalne muutus algväärtusest oli 15,4 ms (90% CI 22,4 ms).
Positiivse kontrollina kasutatud moksifloksatsiini (400 mg) keskmine QTcF -intervalli keskmine muutus võrreldes algväärtusega oli 5,6 ms. Ükski katseisik ei teatanud QTc -intervalli suuremast mõjust kui 2. aste (CTCAE versioon 3.0).
QT -intervalli pikenemine võib suurendada ventrikulaarsete arütmiate, sealhulgas torsade de pointesi riski.
Sunitiniibi tuleb kasutada ettevaatusega patsientidel, kellel on anamneesis QT-intervalli pikenemine, antiarütmikumidega või QT-intervalli pikendada võivate ravimitega, või patsientidel, kellel on eelnevalt esinenud asjakohane südamehaigus, bradükardia või kõrvalekalded. Sunitiniibi ja tugevate CYP3A4 inhibiitorite samaaegset manustamist tuleks piirata sunitiniibi plasmakontsentratsiooni võimaliku suurenemise tõttu (vt lõigud 4.2 ja 4.5).
Venoosne trombemboolia
Kliinilistes uuringutes, sealhulgas GIST ja MRCC uuringutes, täheldati ligikaudu 1,0% -l sunitiniibiga ravitud soliidtuumoriga patsientidest raviga seotud venoosseid trombembooliaid.
3. faasi GIST -uuringus esines veenitromboosivastaseid juhtumeid seitsmel patsiendil (3%), kes said sunitiniibi ja ühelgi patsiendil platseeborühmas; viiel seitsmest patsiendist oli 3. astme süvaveenitromboos (DVT) ja kahel 1. või 2. astme süvaveenitromboos.Neljast seitsmest patsiendist, keda raviti GIST -iga, lõpetati pärast DVT jälgimist.
Kolmteist patsienti (3%), keda raviti sunitiniibiga MRCC 3. faasi uuringus ja keda pole kunagi varem ravitud, ning neli patsienti (2%) kahest tsütokiini suhtes resistentsest MRCC uuringust teatasid venoosse trombemboolia juhtudest. Üheksal neist patsientidest esines venoosne trombemboolia. " kopsuemboolia, ühel 2. ja 8. astmel kaheksa. Kahel neist patsientidest oli DVT, ühel 1., kahel 2., neljal 3. ja ühel 4. aste. MRCC uuringus kopsuembooliaga patsiendil , tsütokiinide suhtes resistentne, peatati annus.
Varem ravimata MRCC patsientidest IFN-α-ga teatasid kuus (2%) venoosse trombemboolia juhtudest, üks patsient (kopsuemboolia, kõik 4. aste).
3. faasi pNET -uuringus teatati venoosse trombemboolia juhtudest 1 (1,2%) sunitiniibiravi patsiendil ja 5 (6,1%) patsiendil platseeborühmas. Kaks neist platseebot saanud patsientidest teatasid DVT-st, üks 2. ja 3. aste.
GIST, MRCC ja pNET põhiuuringutes ei täheldatud surmaga lõppenud juhtumeid. Ravimi turuletulekujärgselt on täheldatud surmaga lõppenud juhtumeid (vt hingamisteede haigused ja lõik 4.8).
Arteriaalne trombemboolia
Sunitiniibiga ravitud patsientidel on teatatud arteriaalse trombemboolia (ATE) juhtudest, mõnikord surmaga lõppenud. Kõige sagedasemad sündmused olid ajuveresoonkonna õnnetus, mööduv isheemiline atakk ja ajuisheemia. Arteriaalse trombembooliaga seotud riskitegurid olid lisaks olemasolevale pahaloomulisele kasvajale ja vanusele 65 aastat või vanemad, sealhulgas hüpertensioon, suhkurtõbi ja eelmine trombemboolia.
Hingamisteede sündmused
Patsiendid, kellel oli viimase 12 kuu jooksul kopsuemboolia, jäeti sunitiniibi kliinilistest uuringutest välja.
Patsientidel, kes said sunitiniibi olulistes 3. faasi uuringutes, täheldati kopsuhaigusi (düspnoe, pleuraefusioon, kopsuemboolia või kopsuturse) ligikaudu 17,8% -l GIST -ga patsientidest, ligikaudu 26,7% -l MRCC -ga patsientidest ja 12% -l patsientidest pNET -iga patsiendid.
Ligikaudu 22,2% soliidtuumoritega patsientidest, sealhulgas GIST ja MRCC, said kliinilistes uuringutes sunitiniibiga ravitud kopsuhaigusi.
3. faasi uuringutes täheldati kopsuemboolia juhtumeid ligikaudu 3,1% -l GIST -ga patsientidest ja ligikaudu 1,2% -l MRCC -ga patsientidest, keda raviti sunitiniibiga (vt lõik 4.4. - Venoosne trombemboolia). PNET -ga patsientidel ei täheldatud kopsuemboolia juhtumeid faasi uuringus sunitiniibiga ravitud Turuletulekujärgselt on harvadel juhtudel surmaga lõppenud juhtumeid täheldatud (vt lõik 4.8).
Kilpnäärme talitlushäired
Kilpnäärme funktsiooni on soovitatav hinnata kõigi patsientide laboratoorsete väärtuste mõõtmisega. Hüpotüreoidismi või hüpertüreoidismiga patsiente tuleb enne sunitiniibravi alustamist ravida vastavalt tavapärasele kliinilisele praktikale. Ravi ajal sunitiniibiga tuleb regulaarselt kontrollida kilpnäärme funktsiooni iga 3 kuu tagant. Lisaks tuleb kõiki patsiente ravi ajal hoolikalt jälgida kilpnäärme düsfunktsiooni võimalike tunnuste ja sümptomite suhtes ning patsientidel, kellel tekivad kilpnäärme talitlushäirele viitavad nähud ja / või sümptomid, tuleb kliiniliselt eeldatavalt läbi viia kilpnäärme funktsiooni laboratoorsed testid. Patsiente, kellel tekib kilpnäärme talitlushäire, tuleb ravida vastavalt tavapärasele kliinilisele praktikale.
Sunitiniibravi alguses või lõpus on täheldatud kilpnäärme alatalitlust.
Kahes MRCC uuringus, mis viidi läbi tsütokiini suhtes resistentsete patsientidega, teatati kõrvaltoimena hüpotüreoidismist 7 patsiendil (4%), kes said sunitiniibi; 61 patsiendil (16%), kes said sunitiniibi ja kolmel patsiendil (
Lisaks teatati TSH taseme tõusust neljal patsiendil (2%), keda raviti tsütokiini-refraktaarse MRCC-ga. Üldiselt teatas 7% MRCC populatsioonist raviga seotud hüpotüreoidismi kliinilisi või laboratoorseid tõendeid. Omandatud hüpotüreoidismi täheldati 6,2% -l GIST -uuringu patsientidest, kes võtsid sunitiniibi, võrreldes 1% -ga platseeborühmas. 3. faasi pNET -uuringus teatati hüpotüreoidismist 6 patsiendil (7,2%), kes said sunitiniibi, ja ühel patsiendil (1,2%), kes said platseebot.
Kilpnäärme funktsiooni jälgiti perspektiivselt kahes rinnavähiga patsientide uuringus; SUTENT ei ole heaks kiidetud rinnavähi raviks. Ühes uuringus teatati hüpotüreoidismist 15 subjektil (13,6%), keda raviti sunitiniibiga, ja 3 isikul (2,9%), keda raviti standardraviga. Ühel subjektil teatati TSH -i suurenemisest. (0,9%), keda raviti sunitiniibiga ja mitte ühelgi isikul ravitakse standardraviga. Hüpertüreoidismi ei teatatud ühelgi sunitiniibiga ravitud isikul ja seda esines ühel isikul (1,0%), kes sai standardravi. Teises uuringus teatati hüpotüreoidismist kokku 31 subjektil (13%), keda raviti sunitiniibiga ja 2 isikutel (0,8%), keda raviti kapetsitabiiniga. TSH -i suurenemist veres teatati 12 subjektil (5,0%), keda raviti sunitiniibiga, ja mitte ühelgi kapetsitabiiniga ravitud isikul. Hüpertüreoidismist teatati neljal sunitiniibiga ravitud isikul (1,7%) ja ühelgi kapetsitabiiniga ravitaval isikul. TSH langust veres teatati 3 sunitiniibiga ravitud isikul (1,3%) ja mitte ühelgi patsiendil, keda raviti kapetsitabiiniga. 2 isikut (0,8%), keda raviti sunitiniibiga, ja 1 isikut (0,4%), keda raviti kapetsitabiiniga. T3 suurenemist teatati ühel subjektil (0,8%), keda raviti sunitiniibiga, ja ühelgi kapetsitabiiniga ravitud isikul. Kõik teatatud kilpnäärega seotud sündmused olid 1. – 2.
Kliinilistes uuringutes ja toote turustamise etapis on aeg -ajalt teatatud hüpertüreoidismi juhtudest, millele järgnes hüpotüreoidism ja türeoidiidi juhtumid.
Pankreatiit
Sunitiniibi saanud mitme soliidtuumoriga patsientidel on täheldatud seerumi lipaasi ja amülaasi aktiivsuse suurenemist. Seerumi lipaasi aktiivsuse suurenemine oli mööduv ja üldiselt ei olnud see seotud pankreatiidi nähtude ja sümptomitega erinevat tüüpi soliidtuumoritega isikutel.
Pankreatiiti täheldati aeg -ajalt (
On teatatud tõsiste pankrease juhtude juhtudest, millest mõned lõppesid surmaga.
Pankreatiidi sümptomite ilmnemisel tuleb sunitiniibravi katkestada ja patsientidele tagada piisav toetav ravi. 3. faasi pNET-uuringus ei teatatud raviga seotud pankreatiidi juhtudest.
Hepatotoksilisus
Sunitiniibiga ravitud patsientidel on täheldatud maksatoksilisust. Maksafunktsiooni korral on täheldatud maksapuudulikkuse juhtumeid, mõnikord surmaga lõppenud (alaniini transaminaas [ALAT], aspartaat transaminaas [ASAT], bilirubiini tase), maksapuudulikkuse nähud või sümptomid, ravi sunitiniibiga tuleb katkestada ja patsientidele tuleb osutada asjakohast toetavat arstiabi.
Maksa ja sapiteede häired
Ravi sunitiniibiga võib seostada koletsüstiidiga, sealhulgas aliasiase koletsüstiidi ja entsefatoosse koletsüstiidiga. Kesksetes kliinilistes uuringutes oli koletsüstiidi esinemissagedus 0,5%.
Turuletulekujärgselt on teatatud koletsüstiidi juhtudest.
Neerufunktsioon
On teatatud neerukahjustuse, neerupuudulikkuse ja / või ägeda neerupuudulikkuse juhtudest, mis mõnel juhul on lõppenud surmaga.
Neerukahjustuse / -puudulikkusega seotud riskitegurid sunitiniibi saavatel patsientidel hõlmasid lisaks olemasolevale neerurakk-kartsinoomile: kõrge vanus, suhkurtõbi, olemasolev neerukahjustus, südamepuudulikkus, hüpertensioon, sepsis, dehüdratsioon / hüpovoleemia ja rabdomüolüüs.
Sunitiniibravi jätkamise ohutust mõõduka kuni raske proteinuuriaga patsientidel ei ole süstemaatiliselt hinnatud.
On teatatud proteinuuria juhtudest ja harvadest nefrootilise sündroomi juhtudest. Soovitatav on algne uriinianalüüs ja patsiente tuleb jälgida proteinuuria võimaliku arengu või süvenemise suhtes.
Nefrootilise sündroomiga patsientidel tuleb sunitiniibravi katkestada.
Fistulid
Fistulite tekkimisel tuleb sunitiniibravi katkestada. Teave fistulitega patsientide kohta sunitiniibi pikaajalise ravi kohta on piiratud.
Haava paranemise protsessi rikkumine
Sunitiniibravi ajal on teatatud haavade paranemise halvenemise juhtudest. Ametlikke kliinilisi uuringuid sunitiniibi mõju kohta haavade paranemisele ei ole läbi viidud. Ettevaatusabinõude tõttu on soovitatav sunitiniibravi ajutiselt katkestada patsientidel, kellele tehakse suuroperatsioon. Kliiniline kogemus ravi alustamiseks vajaliku aja kohta. Seetõttu peab sunitiniibravi jätkamise otsus pärast suurt operatsiooni põhinema operatsioonist taastumise kliinilisel hinnangul.
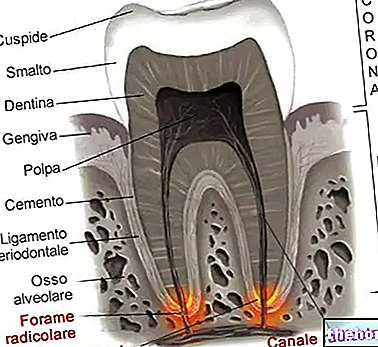
Lõualuu / alalõua osteonekroos
SUTENTiga ravitud patsientidel on teatatud lõualuu osteonekroosi juhtudest. Enamikul teatatud juhtudest olid patsiendid saanud eelnevat või samaaegset ravi intravenoossete bisfosfonaatidega, millega kaasneb risk lõualuu osteonekroosiks. Seetõttu tuleb SUTENTi ja intravenoossete bisfosfonaatide samaaegsel või kombineeritud manustamisel olla ettevaatlik.
Riskifaktorina on määratletud ka invasiivsed hambaravi sekkumised. Enne SUTENT -ravi alustamist tuleb kaaluda hambaarsti läbivaatust ja sobivat ennetavat hambaravi. Võimaluse korral tuleks vältida invasiivseid hambaravi sekkumisi patsientidel, kes on varem võtnud või võtavad intravenoosseid bisfosfonaate (vt lõik 4.8).
Ülitundlikkus / angioödeem
Kui tekib ülitundlikkusreaktsioonist tingitud turse, tuleb sunitiniibravi katkestada ja anda standardset meditsiinilist ravi.
Närvisüsteemi häired
Maitsehäired
Düsgeusiat esines kliinilistes uuringutes ligikaudu 28% -l sunitiniibi saanud patsientidest.
Krambid
Sunitiniibiga läbi viidud kliinilistes uuringutes ja turuletulekujärgselt on täheldatud krampide juhtumeid isikutel, kellel on aju metastaasid radioloogiliselt või ilma. Lisaks on teatatud piiratud arvul teateid (peavalu, erksuse vähenemine, vaimse funktsiooni halvenemine ja nägemise kaotus, sealhulgas kortikaalne pimedus, tuleb ravida meditsiinilise raviga, sealhulgas hüpertensiooni kontrolliga. Sunitiniibi kasutamine on soovitatav ajutiselt peatada; pärast juhul võib ravi jätkata raviarsti äranägemisel.
Kasvaja lüüsi sündroom (TLS)
Kliinilistes uuringutes on harva täheldatud tuumori lüüsi sündroomi (TLS) juhtumeid, millest mõned on lõppenud surmaga ning neid on turuletulekujärgselt teatatud sunitiniibiga ravitud patsientidel. TLS-i riskitegurid on kõrge kasvajakoormus, olemasolev krooniline neerupuudulikkus, oliguuria, dehüdratsioon, hüpotensioon ja happeline uriin. Neid patsiente tuleb hoolikalt jälgida ja ravida vastavalt kliinilistele näidustustele; nende patsientide puhul tuleb kaaluda profülaktilist hüdratatsiooni.
Infektsioonid
On teatatud tõsiste infektsioonide juhtudest, neutropeeniaga või ilma, sealhulgas mõned surmaga lõppenud juhtumid.
Sunitiniibraviga kõige sagedamini täheldatud infektsioonid on vähihaigele tüüpilised infektsioonid, nagu hingamisteede, kuseteede, naha ja sepsis.
On teatatud harvadest, mõnikord surmaga lõppevatest nekrotiseeriva fastsiidi juhtudest, sealhulgas perineumist. Ravi sunitiniibiga tuleb katkestada patsientidel, kellel tekib nekrotiseeriv fastsiit, ja alustada sobivat ravi kohe.
Hüpoglükeemia
Sunitinib -ravi ajal on teatatud vere glükoosisisalduse langusest, millest mõned on kliiniliselt sümptomaatilised ja vajavad teadvusekaotuse tõttu haiglaravi. Sümptomaatilise hüpoglükeemia korral tuleb sunitiniibravi ajutiselt katkestada. Diabeediga patsientidel tuleb regulaarselt kontrollida vere glükoosisisaldust, et hinnata, kas diabeedivastaste ravimite annust tuleb kohandada, et minimeerida hüpoglükeemia riski.
04.5 Koostoimed teiste ravimitega ja muud koostoimed
Koostoimeuuringuid on läbi viidud ainult täiskasvanutel.
Ravimid, mis suudavad tõstma sunitiniibi plasmakontsentratsioon
Tervetel vabatahtlikel tõi sunitiniibi ühekordse annuse manustamine koos tugeva CYP3A4 inhibiitori ketokonasooliga kokku [sunitiniibi + esmase metaboliidi] Cmax ja AUC0-∞ vastavalt 49% ja 51%.
Sunitiniibi manustamine koos tugevate CYP3A4 inhibiitoritega (nt ritonaviir) , itrakonasool, erütromütsiin, klaritromütsiin, greibimahl) võivad suurendada sunitiniibi kontsentratsiooni.
Seetõttu tuleks vältida kasutamist koos CYP3A4 inhibiitoritega või kaaluda alternatiivset ravimit, millel puudub või on minimaalne potentsiaal CYP3A4 inhibeerida.
Kui see ei ole võimalik, tuleb taluvuse hoolika jälgimise põhjal SUTENTi annust vähendada vähemalt 37,5 mg -ni päevas GIST ja MRCC korral või 25 mg -ni pNET -i korral (vt lõik 4.2).
Ravimid, mis suudavad vähendada sunitiniibi plasmakontsentratsioon
Tervetel vabatahtlikel põhjustas sunitiniibi ja CYP3A4 indutseerija rifampitsiini ühekordse annuse samaaegne manustamine kombineeritud [sunitiniibi + esmase metaboliidi] Cmax ja AUC0-∞ vähenemise vastavalt 23% ja 46%.
Sunitiniibi manustamine koos tugevate CYP3A4 indutseerijatega (nt deksametasoon, fenütoiin, karbamasepiin, rifampitsiin, fenobarbitaal või naistepuna sisaldavaid ravimtaimi)Hypericum perforatum) võib vähendada sunitiniibi kontsentratsiooni. Seetõttu tuleks vältida seost CYP3A4 indutseerijatega või kaaluda alternatiivset ravimit, millel puudub või on minimaalne potentsiaal CYP3A4 indutseerimiseks. Kui see pole võimalik, võib SUTENTi annust suurendada 12, 5 mg kaupa kuni 87,5 mg päevas GIST ja MRCC korral või 62,5 mg päevas pNET korral), lähtudes taluvuse hoolikast jälgimisest (vt lõik 4.2).
04.6 Rasedus ja imetamine
Rasedus
Sunitinibi kasutavate rasedatega ei ole uuringuid läbi viidud. Loomkatsed on näidanud reproduktiivtoksilisust, sealhulgas loote väärarenguid (vt lõik 5.3).
SUTENTi ei tohi kasutada raseduse ajal ega naistel, kes ei kasuta tõhusaid rasestumisvastaseid vahendeid, välja arvatud juhul, kui potentsiaalne kasu õigustab võimalikku ohtu lootele. Kui SUTENTi kasutatakse raseduse ajal või kui patsient rasestub ravi ajal SUTENTiga, tuleb patsienti teavitada võimalikest ohtudest lootele.
Fertiilses eas naistele tuleb soovitada SUTENT -ravi ajal kasutada tõhusaid rasestumisvastaseid vahendeid ja vältida rasestumist.
Toitmisaeg
Sunitiniib ja / või selle metaboliidid erituvad roti piima. Ei ole teada, kas sunitiniib või selle peamine aktiivne metaboliit eritub rinnapiima. Kuna toimeained erituvad üldiselt rinnapiima ja arvestades imetavate imikute võimalikke tõsiseid kõrvaltoimeid, ei tohiks naised SUTENT -ravi ajal rinnaga toita.
Viljakus
Prekliinilised andmed näitavad, et sunitiniibravi võib kahjustada meeste ja naiste viljakust (vt lõik 5.3).
04.7 Mõju autojuhtimise ja masinate käsitsemise võimele
Ravimi toime kohta autojuhtimisele ja masinate käsitsemise võimele ei ole uuringuid läbi viidud. Patsiente tuleb teavitada võimalikust pearinglusest sunitiniibravi ajal.
04.8 Kõrvaltoimed
Ohutusprofiili kokkuvõte
Kõige tõsisemad sunitiniibraviga seotud kõrvaltoimed, millest mõned võivad lõppeda surmaga, on neerupuudulikkus, südamepuudulikkus, kopsuemboolia, seedetrakti perforatsioon ja verejooksud (nt hingamisteede, seedetrakti, kasvajaga seotud, kuseteede ja ajuverejooksud).
Kõige sagedasemad mis tahes raskusastmega kõrvaltoimed (millest teatasid patsiendid RCC, GIST ja pNET olulistes kliinilistes uuringutes) olid isu vähenemine, maitsetundlikkuse häired, hüpertensioon, väsimus, seedetrakti häired (nt kõhulahtisus, iiveldus, stomatiit, düspepsia ja oksendamine), värvimuutus naha ja peopesa-plantaarse erütrodüsesteesia sündroom. Need sümptomid võivad ravi jätkudes väheneda. Ravi ajal võib tekkida hüpotüreoidism.Hatoloogilised häired (nt neutropeenia, trombotsütopeenia ja aneemia) olid ühed levinumad kõrvaltoimed.
Surmaga lõppenud kõrvaltoimed, mida ei ole loetletud lõigus 4.4. või lõigus 4.8 ja mida peetakse võimalikuks sunitiniibiga seotud, hõlmavad mitmete elundite puudulikkust, levinud intravaskulaarset hüübimist, kõhukelme hemorraagiat, neerupealiste puudulikkust, pneumotooraksi, šokki ja äkksurma.
Kõrvaltoimete tabel
Allpool on loetletud kõrvaltoimed, millest teatasid GIST-, MRCC- ja pNET-ga patsiendid 7115 patsiendi koondandmestikus ja mis on liigitatud organsüsteemi klassi, esinemissageduse ja raskusastme (NCI-CTCAE) järgi. Samuti on teatatud kliinilistes uuringutes tuvastatud turuletulekujärgsetest kõrvaltoimetest. Igas esinemissageduses on kõrvaltoimed teatatud raskusastme vähenemise järjekorras.
Esinemissagedused on määratletud järgmiselt: väga sage (≥1 / 10), sage (≥1 / 100a
Tabel 1 - Kliinilistes uuringutes teatatud kõrvaltoimed
Järgmised terminid on rühmitatud:
a Ninaneelupõletik ja suu herpes
b Bronhiit, alumiste hingamisteede infektsioon, kopsupõletik ja hingamisteede infektsioon
c Abstsess, jäseme abstsess, päraku abstsess, igemete abstsess, maksa abstsess, pankrease abstsess, perineaalne abstsess, perirectal abstsess, pärasoole abstsess, nahaalune abstsess ja hammaste abstsess
d Söögitoru kandidoos ja suu kandidoos
ja tselluliit ja nahainfektsioon
f Sepsis ja septiline šokk
g Kõhu abstsess, kõhu sepsis, divertikuliit ja osteomüeliit
h Vähenenud söögiisu ja isutus
i düsgeusia, ageusia ja maitsetundlikkuse muutused
j Äge koronaarsündroom, stenokardia, ebastabiilne stenokardia, koronaararterite oklusioon, müokardi isheemia
k Väljutusfraktsiooni vähendamine / anomaalia
l Äge müokardiinfarkt, müokardiinfarkt, vaikne müokardiinfarkt
m Valu neelus ja neelus
n Stomatiit ja aftoosne stomatiit
o Kõhuvalu, alakõhu ja ülakõhu valu
p Seedetrakti ja soole perforatsioon
q Koletsüstiit ja aliidne koletsüstiit
r kollane nahk, naha värvimuutus ja pigmentatsioonihäired
s Psoriaasiformne dermatiit, eksfoliatiivne lööve, lööve, erüteemiline lööve, follikulaarne lööve, generaliseerunud lööve, makulaarne lööve, makulopapulaarne lööve, papulaarne lööve ja sügelev lööve
t Nahareaktsioon ja nahapatoloogia
u Küünte patoloogia ja küünte värvimuutus
v Väsimus ja asteenia
w Näo turse, turse ja perifeerne turse
x Amülaas ja suurenenud amülaas
* Sisaldab saatuslikke sündmusi
Tuvastatud kõrvaltoimete kirjeldus
Infektsioonid ja infestatsioonid: On teatatud tõsiste infektsioonide juhtudest (neutropeeniaga või ilma), sealhulgas surmaga lõppenud juhtudest. Teatatud on mõnikord surmaga lõppenud nekrotiseeriva fastsiidi juhtudest, mis võivad mõjutada ka perineumi piirkonda (vt ka lõik 4.4).
Vere ja lümfisüsteemi häired: On teatatud trombootilise mikroangiopaatia juhtudest. Nendel juhtudel on soovitatav SUTENT -ravi ajutiselt peatada; pärast nende sündmuste kadumist võib ravi uuesti alustada raviarsti äranägemisel.
Immuunsüsteemi häired: On teatatud ülitundlikkusreaktsioonidest, sealhulgas angioödeemist.
Närvisüsteemi häired: On teatatud vähestest juhtudest, millest mõned on lõppenud surmaga, isikutel, kellel esinevad krambid ja radioloogilised tõendid pöörduva tagumise leukoentsefalopaatia sündroomi (RPLS) kohta (vt ka lõik 4.4).
Ainevahetus- ja toitumishäired: PNET -ga patsientidel on teatatud suuremast hüpoglükeemiliste sündmuste esinemissagedusest kui MRCC ja GIST -ga patsientidel. Siiski ei peetud paljusid kliinilistes uuringutes täheldatud kõrvaltoimeid uuringuraviga seotuks.
Maksa ja sapiteede häired: On teatatud maksafunktsiooni häiretest, mis võivad hõlmata kõrvalekaldeid maksafunktsiooni testides, hepatiiti või maksapuudulikkust.
Naha ja nahaaluskoe kahjustused: On teatatud gangrenoosse püoderma juhtudest, mis pärast ravi katkestamist üldiselt pöörduvad (vt ka lõik 4.4).
Lihas -skeleti ja sidekoe kahjustused: On teatatud müopaatia ja / või rabdomüolüüsi juhtudest, millest mõned on seotud ägeda neerupuudulikkusega. Lihastoksilisuse tunnuste või sümptomitega patsiente tuleb ravida vastavalt tavapärasele meditsiinipraktikale.
On teatatud fistulite moodustumise juhtudest, mis on mõnikord seotud kasvaja nekroosi ja regressiooniga, mõnel juhul surmaga lõppenud.
SUTENTiga ravitud patsientidel on teatatud lõualuu osteonekroosi juhtudest, millest paljud esinesid patsientidel, kellel olid tuvastatud lõualuu osteonekroosi riskifaktorid, eriti kokkupuude intravenoosse bisfosfonaadiga ja / või hambahaigus, mis nõudis invasiivset hambaravi (vt. ka lõik 4.4).
Arvatavatest kõrvaltoimetest teatamine
Pärast ravimi müügiloa väljastamist tekkinud arvatavatest kõrvaltoimetest teatamine on oluline, kuna see võimaldab pidevalt jälgida ravimi kasu ja riski suhet. Tervishoiutöötajatel palutakse teavitada kõigist võimalikest kõrvaltoimetest riikliku teavitussüsteemi kaudu. .
04.9 Üleannustamine
Sunitiniibi üleannustamisel puudub spetsiifiline antidoot ja üleannustamise ravi peab hõlmama üldisi toetavaid meetmeid. Kui see on näidustatud, võib imendumata toimeaine kõrvaldada oksendamise või maoloputuse teel. Neid on kirjeldatud. Üleannustamise juhtumid; mõnel nendel juhtudel esinesid tekkinud kõrvaltoimed sunitiniibi teadaoleva ohutusprofiiliga.
05.0 FARMAKOLOOGILISED OMADUSED
05.1 Farmakodünaamilised omadused
Farmakoterapeutiline rühm: kasvajavastased ained, proteiinkinaasi inhibiitorid.
ATC -kood: LO1XE04.
Toimemehhanism
Sunitiniib pärsib mitmeid türosiinkinaasi (RTK) retseptoreid, mis on seotud kasvaja kasvamise, kasvaja neoangiogeneesi ja vähi metastaatilise progresseerumisega. Sunitiniib on identifitseeritud trombotsüütidest pärinevate kasvufaktori retseptorite (PDGFRα ja PDGFRβ), veresoonte endoteeli kasvufaktori retseptorite (VEGFR1, VEGFR2 ja VEGFR3), tüvirakkude faktori retseptori (KIT), FLT3 türosiinkinaasi retseptori (Fms-laadne türosiinkinaas 3), CSF-1R retseptor (kolooniat stimuleeriva faktori retseptor (CSF-1R)) ja gliaalsest pärit neutrofilise faktori retseptor (RET). Peamine metaboliit näitab biokeemilistes ja rakulistes testides sunitiniibiga võrreldavat tugevust.
Kliiniline efektiivsus ja ohutus
Sunitiniibi ohutust ja kliinilist efektiivsust uuriti imatiniibi suhtes resistentsete GIST -ga patsientide (st patsientide, kes olid progresseerunud ravi ajal või pärast ravi imatiniibiga) või imatiniibi talumatuse ravis (st neil, kellel oli imatiniibravi ajal oluline toksilisus). mis takistas ravi jätkamist), MRCC -ga patsientide ja mittetöötava pNET -ga patsientide ravis.
Efektiivsus põhineb kasvaja progresseerumiseni ja elulemuse suurenemisel GIST-ga patsientidel, progresseerumiseta elulemusel ja objektiivse ravivastuse määral varem ravimata MRCC ja MRCC-ga patsientidel, kes ei allu ravile vastavalt tsütokiinidega, ning patsientide progresseerumiseta elulemusest. pNET -iga.
Seedetrakti strooma kasvajad (GIST)
Esmane avatud eskaleeruv uuring viidi läbi patsientidel, kellel oli GIST pärast imatiniibi ebaõnnestumist (keskmine maksimaalne ööpäevane annus 800 mg) resistentsuse või talumatuse tõttu. Registreeriti 97 erineva annuse ja annustamisskeemiga patsienti; 55 patsienti raviti SUTENT 50 mg-ga vastavalt soovitatud 4-nädalasele ravile ja kahenädalasele ravimi ärajätmise skeemile (skeem 4/2).
Selles uuringus oli progresseerumiseni kulunud TTP mediaan 34,0 nädalat (95% CI = 22,0-46,0 nädalat).
Randomiseeritud, topeltpimedas, platseebokontrollitud sunitiniibi 3. faasi uuring viidi läbi GIST-ga patsientidel, kes ei talunud või progresseerusid haigusega ravi ajal või pärast ravi imatiniibiga (keskmine maksimaalne ööpäevane annus 800 mg). Selles uuringus randomiseeriti 312 patsienti (2: 1), kes said 50 mg sunitiniibi või platseebot suukaudselt üks kord ööpäevas vastavalt skeemile 4/2, kuni haigus progresseerus või uuringust loobuti muul põhjusel (207 patsienti said sunitiniib ja 105 platseebot).
Uuringu esmane efektiivsuse tulemusnäitaja oli TTP, mis on määratletud kui aeg randomiseerimisest kuni kasvaja objektiivse progresseerumise esmase dokumenteerimiseni. Eelnevalt määratud vaheanalüüsi ajal oli sunitiniibi keskmine TTP 28,9 nädalat (95% CI = 21,3–34,1 nädalat) ), kui seda hindas uurija, ja 27,3 nädalat (95% CI = 16,0–32,1 nädalat), kui sõltumatu läbivaatamiskomitee hindas seda ja oli statistiliselt parem kui platseeboga saadud 5,1-nädalane TTP (95% CI = 4,4–10,1 nädalat, lk
Sõltumatu läbivaatamiskomisjon. Üldise elulemuse erinevus oli statistiliselt sunitiniibi kasuks.ohumäär: 0,491 95% (CI 0,290-0,831)]; surmaoht oli platseeborühmas patsientidel 2 korda suurem kui sunitiniibi rühmas.
Pärast vahepealset efektiivsuse ja ohutuse analüüsi, sõltumatu DSMB soovitusel, pimestati uuring ja platseeborühma patsientidel pakuti üle minna avatud sunitiniibravile.
Uuringu avatud ravifaasis raviti sunitiniibiga kokku 255 patsienti, sealhulgas 99 patsienti, keda raviti algselt platseeboga.
Uuringu avatud etapi esmaste ja sekundaarsete tulemusnäitajate analüüs kinnitas vaheanalüüsi ajal saadud tulemusi, nagu on näidatud allolevas tabelis.
Tabel 2 - Efektiivsuse tulemusnäitajate kokkuvõte (ITT populatsioon)
Keskmine üldine elulemus (OS) ITT populatsioonis oli sunitiniibravi rühmas ja platseeborühmas vastavalt 72,7 nädalat ja 64,9 nädalat (HR 0,876, 95% CI 0,679 - 1,129, p = 0,306). Selles analüüsis hõlmas platseebo rühm neid patsiente, kes randomiseeriti platseebo gruppi ja seejärel lülitati avatud sunitiniibravile.
Metastaatiline neerurakk -kartsinoom (MRCC) varem ravimata patsientidel
Viidi läbi randomiseeritud, mitmekeskuseline rahvusvaheline 3. faasi uuring, et hinnata sunitiniibi efektiivsust ja ohutust võrreldes interferooniga IFN-α varem ravimata MRCC-ga patsientidel. Seitsesada viiskümmend patsienti randomiseeriti 1: 1 ravirühma; said sunitiniibravi korduvad 6-nädalased tsüklid. Iga tsükkel koosneb 4 nädalast 50 mg päevas suu kaudu, millele järgneb 2 nädalat ilma ravimit võtmata (skeem 4/2) või IFN-α suukaudselt subkutaanse manustamisega annuses 3 miljonit ühikut (MU) ) esimesel nädalal, 6 MU teisel nädalal ja alates kolmandast nädalast annuses 9 MU vastavalt ravile kolmel järjestikusel päeval nädalas.
Keskmine ravi kestus oli 11,1 kuud (vahemik: 0,4–46,1) sunitiniibravi korral ja 4,1 kuud (vahemik 0,1–45,6) IFN -α -ravi korral. Raviga seotud tõsiseid kõrvaltoimeid (TRSAE-sid) teatati 23,7% -l sunitiniibi saanud ja 6,9% -l IFN-α-ga patsientidest. Siiski katkestas kõrvaltoimete tõttu ravi katkestamine 20% sunitiniibi ja 23% IFN-α. Ravi katkestati 202 patsiendil (54%) sunitiniibi rühmas ja 141 patsiendil (39%) IFN-α rühmas.
Annust vähendati 194 patsiendil (52%), keda raviti sunitiniibiga, ja 98 patsiendil (27%), keda raviti IFN-α-ga. Patsiente raviti kuni haiguse progresseerumiseni või uuringu katkestamiseni. Esmane efektiivsuse tulemusnäitaja oli progressioonivaba elulemus (PFS).
Planeeritud vaheanalüüs näitas SUTENTile statistiliselt olulist eelist IFN-α ees. Selles uuringus oli sunitiniibi rühma keskmine PFS 47,3 nädalat, IFN-α rühma 22,0 nädalat; riskisuhe oli 0,415 (95% CI: 0,320-0,539, p-väärtus
Sunitiniibravi seostati pikema elulemusega kui ravi IFN-α-ga. Keskmine üldine elulemus oli sunitiniibi rühmas 114,6 nädalat (95% CI: 100,1–142,9 nädalat) ja 94,9 nädalat IFN -α rühmas (95% CI: 77,7–117,0 nädalat). ohumäär 0,821 (95% CI: 0,673-1,001; p = 0,0510 kihistamata log-rank testi alusel).
Järgmistes tabelites on kokku võetud progresseerumisvaba elulemus (PFS) ja üldine elulemus (OS), mida on täheldatud (ITT) populatsiooni raviks ja mis on määratud radioloogilise laboratoorse hindamisega.
Efektiivsuse tulemusnäitajate kokkuvõte (ITT populatsioon)
Tsütokiini suhtes resistentne metastaatiline neerurakk-kartsinoom (MRCC)
Teise faasi uuring viidi läbi SUTENTiga patsientidel, kes ei allunud interleukiin-2 või IFN-a-ga ravitud eelnevale tsütokiinravile. Kuuskümmend kolm patsienti said suukaudse algannuse 50 mg sunitiniibi üks kord ööpäevas 4 järjestikuse nädala jooksul, millele järgnes 2-nädalane puhkeperiood, et lõpetada 6-nädalane kuur (raviskeem 4/2). Esmane efektiivsuse tulemusnäitaja oli objektiivne ravivastus (Eesmärk
Vastuse määr (ORR)) vastavalt RECISTi kriteeriumidele (Tahkete kasvajate ravivastuse hindamise kriteeriumid).
Selles uuringus oli objektiivse ravivastuse määr 36,5% (95% CI 24,7% -49,6%) ja keskmine aeg progresseerumiseni (TTP) 37,7 nädalat (95% CI 24,0-46,4 nädalat).
Avatud, ühe haru, mitmekeskuseline, kinnitav uuring sunitiniibi efektiivsuse ja ohutuse hindamiseks viidi läbi patsientidel, kelle MRCC ei allunud eelnevale tsütokiinravile. Sada kuus patsienti said vähemalt ühe annuse 50 mg sunitiniibi. 4/2 kava raames.
Selle uuringu esmane efektiivsuse tulemusnäitaja oli ORR -i määr. Teised tulemusnäitajad hõlmasid TTP -d, ravivastuse kestust (DR) ja üldist elulemust (OS).
Selles uuringus oli ORR 35,8% (95% CI 26,8% -47,5%). DR ja keskmine OS ei olnud veel saavutatud.
Pankrease neuroendokriinsed kasvajad (pNET)
Avatud, mitmekeskuselises, 2. faasi toetavas uuringus hinnati sunitiniibi monoteraapia efektiivsust ja ohutust 50 mg ööpäevaste annuste alusel vastavalt 4/2 skeemile [4 ravinädalat, 2 nädalat pausi] mittesobiva pNET-iga patsientidel. kõhunäärme saarerakkvähiga patsientidel oli esmane ravivastuse tulemusnäitaja 17%.
Viidi läbi keskse tähtsusega 3. faasi multitsentriline rahvusvaheline randomiseeritud topeltpimedas platseebokontrollitud uuring sunitiniibi monoteraapia kohta, mida kasutati mittetöötava pNET-iga patsientidel.
Patsiendid, kes pidid olema dokumenteeritud RECIST-põhise haiguse progresseerumise viimase 12 kuu jooksul, randomiseeriti (1: 1) saama 37,5 mg sunitiniibi üks kord päevas ilma plaanilise ärajätmisperioodita (n = 86) või platseebot (n = 85) .
Esmane tulemusnäitaja oli progresseerumisvaba elulemuse (PFS) hindamine sunitiniibi kasutavatel patsientidel võrreldes platseebot saanud patsientidega. Muud tulemusnäitajad olid OS, ORR protsent, patsiendi teatatud tulemused) ja ohutus.
Demograafiliste tunnuste seisukohast olid sunitiniibi ja platseeboga ravitud patsientide rühmad võrreldavad.Lisaks esines 49% sunitiniibiga ravitud patsientidest ja 52% platseebot saanud patsientidest mittetoimivaid kasvajaid ning 92% mõlemas rühmas esinesid metastaasid maksas. Uuring lubas kasutada somatostatiini analooge. 66% sunitiniibiga ravitud patsientidest ja 72% platseeboga ravitud patsientidest said varem süsteemset ravi. Lisaks 24% sunitiniibi rühma patsientidest ja 22% platseebot saanud patsientidest rühm sai somatostatiini analooge. Uurijate hindamisel täheldati sunitiniibi PFS kliiniliselt olulist eelist platseeboga võrreldes. Keskmine PFS oli sunitiniibi rühmas 11,4 kuud võrreldes 5, 5 kuuga platseeborühmas [riskisuhe: 0,418 (95% CI 0,263) , 0,662), p-väärtus = 0,0001]; sarnaseid tulemusi nähti ka siis, kui haiguse progresseerumise määramiseks kasutati kasvaja ravivastuse hindamist, mis põhines RECIST-i rakendamisel uurijate poolt läbi viidud kasvaja mõõtmistel. A ohumäär sunitiniibi kasuks täheldati kõigis alarühmades, mida hinnati algtaseme omaduste osas, kaasa arvatud analüüs varasemate süsteemse ravi arvude alusel. Kokku ei olnud sunitiniibi rühmas 29 patsienti ja 24 platseeborühmas varem saanud süsteemset ravi; nendel patsientidelohumäär PFS puhul oli see 0,365 (95% CI 0,156, 0,857), p = 0,0156.
Sarnaselt, sunitiniibi rühmas olnud 57 patsiendi hulgas (sh 28, kellel oli 1 eelnev süsteemne ravi ja 29, kellel oli 2 või enam süsteemset ravi) ja 61 patsiendil platseeborühmas (sh 25, kellel oli 1 eelnev süsteemne ravi ja 36, kellel oli 2 või enam süsteemset ravi) ) l "ohumäär PFS puhul oli see 0,456 (95% CI 0,264, 0,787), p = 0,0036.
PFS -i tundlikkuse analüüs viidi läbi, kui PFS põhines kasvaja uurija mõõtmistel ja kui kõiki katsealuseid, keda tsenseeriti muudel põhjustel kui uuringu lõpetamine, peeti PFS -i sündmusteks. See analüüs andis konservatiivse hinnangu sunitiniibravi mõju kohta ja kinnitas esmast analüüsi, näidates "ohumäär 0,507 (95% CI 0,350, 0,733), p = 0,000193. Pankrease NET -i keskne uuring lõpetati ennetähtaegselt sõltumatu ravimite hindamiskomitee soovituse alusel ja esmane tulemusnäitaja põhines uurija hinnangul: mõlemad tingimused võisid mõjutada ravitoime hinnangut.
Et välistada erapoolikust uurijate PFS -i hindamisel, viidi läbi sõltumatu, pimestatud diagnostiline pildistamine. see ülevaade toetas uurijate hinnangut, nagu on näidatud tabelis 3.
Tabel 3. Efektiivsuse tulemused 3. faasi pNET -uuringust
CI = usaldusvahemik, HR = riskisuhe, NA = pole kohaldatav, NR = pole saavutatud
kahepoolne log-rank kihistamata test
b Fisheri täpne test
Üldine elulemus ei olnud analüüsi tegemisel küps. Sunitiniibi rühmas esines 9 surmajuhtumit ja platseeborühmas 21. Surmaga võrreldes täheldati statistiliselt olulist erinevust sunitiniibi objektiivse ravivastuse määras.
Haiguse progresseerumise korral teavitati patsiente ravist, mida nad said, ja platseebot kasutanud patsientidele pakuti võimalust osaleda teises avatud uuringus sunitiniibiga. Kuna uuring lõpetati varakult, teavitati ülejäänud patsiente ravist, mida nad said, ja neile pakuti juurdepääsu sunitiniibi avatud laiendatud uuringule. Uuringus raviti sunitiniibiga kokku 59 patsienti platseeborühmas. pikendamisest.
Euroopa Vähiuuringute ja Ravi Organisatsiooni elukvaliteedi küsimustiku (EORTC QLQ-C30) tulemused näitasid, et üldine tervisega seotud elukvaliteet ja viis funktsionaalset valdkonda (füüsiline, roll, kognitiivne, emotsionaalne ja sotsiaalsed) säilitasid sunitiniibi saanud patsientidel platseebot saanud patsientidel väheste sümptomaatiliste kõrvaltoimetega.
Lapsed
Euroopa Ravimiamet on edasi lükanud kohustuse esitada SUTENTiga läbi viidud uuringute tulemused laste ühe või mitme alarühma kohta GISTide raviks (vt lõik 4.2, teave lastel kasutamise kohta).
Euroopa Ravimiamet on loobunud kohustusest esitada SUTENTiga läbi viidud uuringute tulemused kõigi laste populatsioonide alarühmade kohta neeru- ja neeruvaagna kartsinoomide raviks (välja arvatud nefroblastoom, nefroblastomatoos, selge sarkoom, mesoblastne nefroom, neeru medullaar) (kartsinoom ja neeru rabdoidne kasvaja) (teavet pediaatrilise kasutamise kohta vt lõik 4.2).
Euroopa Ravimiamet on loobunud kohustusest esitada SUTENTiga läbi viidud uuringute tulemused laste kõikide alarühmade kohta gastroenteropankrease neuroendokriinsete kasvajate (välja arvatud neuroblastoom, neuroganglioblastoom, feokromotsütoom) raviks (vt teavet laste kasutamise kohta lõigus 4.2). ).
05.2 "Farmakokineetilised omadused
Sunitiniibi farmakokineetikat hinnati 135 tervel vabatahtlikul ja 266 soliidtuumoriga patsiendil. Farmakokineetika oli kõigis testitud soliidtuumoriga patsientide populatsioonides ja tervetel vabatahtlikel sarnane.
25-100 mg annustamisskeemide korral suurenevad kõvera alune pindala (AUC) ja Cmax annusega proportsionaalselt. Korduval igapäevasel manustamisel koguneb sunitiniib 3-4 korda ja peamine aktiivne metaboliit 7-10 korda. Sunitiniibi ja selle peamise aktiivse metaboliidi tasakaalukontsentratsioon saavutatakse 10 ... 14 päeva jooksul. 14. päevaks on sunitiniibi ja selle peamise aktiivse metaboliidi plasmakontsentratsioonid 62,9–101 ng / ml ning need on prognoositud sihtkontsentratsioonid, mis põhinevad prekliinilistel andmetel retseptori fosforüülimise pärssimiseks. in vitro ja viia kasvaja staasi / kasvu vähenemiseni in vivo.
Peamine aktiivne metaboliit moodustab 23-37% kogu ravimi ekspositsioonist. Korduvate üks kord päevas või korduvate ravikuuride korral ei täheldatud olulisi muutusi sunitiniibi ega peamise aktiivse metaboliidi farmakokineetikas testitud annustamisskeemide korral.
Imendumine
Pärast sunitiniibi suukaudset manustamist täheldatakse maksimaalset kontsentratsiooni (Cmax) tavaliselt 6-12 tunni jooksul (Tmax) pärast ravimi võtmist.
Toit ei mõjuta sunitiniibi biosaadavust.
Levitamine
Sunitiniibi ja selle peamise aktiivse metaboliidi seondumine inimese plasmavalkudega testides sisse in vitro need olid vastavalt 95% ja 90%, ilma nähtava sõltuvuseta kontsentratsioonist.
Sunitiniibi näiv jaotusruumala (Vd) oli suur - 2230 l -, mis näitab jaotumist kudedesse.
Metaboolsed koostoimed
Arvutatud Ki väärtused in vitro kõik uuritud tsütokroom (CYP) isovormid (CYP1A2, CYP2A6, CYP2B6, CYP2C8, CYP2C9, CYP2C19, CYP2D6, CYP2E1, CYP3A4 / 5 ja CYP4A9 / 11) näitasid, et on ebatõenäoline, et sunitiniib ja selle peamine aktiivne metaboliit kliiniliselt olulisel määral teiste toimeainete metabolismi, mida need ensüümid võivad metaboliseerida.
Biotransformatsioon
Sunitiniib metaboliseerub peamiselt tsütokroom P450 isovormi CYP3A4 kaudu, mis toodab selle peamist aktiivset metaboliiti desetüülsunitiniibi, mida metaboliseerib sama isoensüüm.
Sunitiniibi ja tugevate CYP3A4 indutseerijate või inhibiitorite samaaegset manustamist tuleks vältida, sest sunitiniibi sisaldus plasmas võib muutuda (vt lõigud 4.4 ja 4.5).
Elimineerimine
Eritumine toimub peamiselt väljaheitega (61%) ning muutumatul kujul toimeaine ja selle metaboliitide kaudu eritub 16% manustatud annusest.Sunitiniib ja selle peamine aktiivne metaboliit olid peamised plasmas, uriinis ja väljaheites tuvastatud ühendid ning moodustasid vastavalt 91,5%, 86,4%ja 73,8%koondproovides avastatud radioaktiivsusest. Väiksemaid metaboliite on tuvastatud uriinis ja väljaheites, kuid üldiselt plasmas ei tuvastatud. Kogu suukaudne kliirens (CL / F) oli 34–62 l / h.
Pärast suukaudset manustamist tervetele vabatahtlikele on sunitiniibi ja selle peamise aktiivse metaboliidi desetüüli eliminatsiooni poolväärtusaeg vastavalt ligikaudu 40–60 tundi ja 80–110 tundi.
Spetsiaalsed populatsioonid
MaksakahjustusSunitiniib ja selle peamine metaboliit metaboliseeruvad peamiselt maksas. Süsteemne ekspositsioon pärast ühekordset sunitiniibi annust oli kerge või mõõduka maksakahjustusega (Child-Pugh staadiumid A ja B) patsientidel sarnane normaalse maksafunktsiooniga isikutele. SUTENTi ei ole uuritud raske maksakahjustusega isikutel (Child-Pugh staadium C).
Vähiuuringutest jäeti välja patsiendid, kelle ALAT või ASAT> 2,5 x ULN (normi ülempiir) või kui need väärtused olid maksa metastaaside tõttu> 5,0 x ULN.
NeerukahjustusPopulatsiooni farmakokineetilised analüüsid näitasid, et sunitiniibi näiv kliirens (CL / F) ei mõjutanud kreatiniini kliirensit vaadeldavas vahemikus (42-347 ml / min). Süsteemne ekspositsioon pärast ühekordse sunitiniibi annuse manustamist oli raske neerukahjustusega patsientidel sarnane ( Kuigi sunitiniibi ja selle peamist metaboliiti ESRD -ga isikutel hemodialüüsi teel ei kõrvaldatud, oli sunitiniibi süsteemne ekspositsioon 47% väiksem ja peamise metaboliidi korral 31% väiksem kui normaalse neerufunktsiooniga isikutel.
Kaal, jõudlus: Populatsiooni farmakokineetilised analüüsid näitavad, et kehakaalu ja idaosakonna onkoloogiarühma (ECOG) tulemuslikkuse osas ei ole algannuse kohandamine vajalik.
Kuulumise sugu: Olemasolevad andmed näitavad, et naistel võib sunitiniibi kliirens (CL / F) olla 30% madalam kui meestel; see erinevus ei nõua aga algannuse kohandamist.
05.3 Prekliinilised ohutusandmed
Kuni 9 kuud kestnud korduvate annuste toksilisuse uuringud rottidel ja ahvidel näitasid, et peamised sihtorganite toimed on seedetraktis (oksendamine ja kõhulahtisus ahvidel); neerupealised (kortikaalne ülekoormus ja / või verejooks rottidel ja ahvidel, nekroos, millele järgneb rottidel fibroos); veri ja lümfisüsteem (luuüdi hüpotsellulaarsus ja tüümuse, põrna ja lümfisõlmede kahanemine); eksokriinne kõhunääre (atsinaarrakkude degranulatsioon üherakulise nekroosiga); süljenäärmed (atsinaarne hüpertroofia); kondised liigesed (kasvuplaadi paksenemine); emakas (atroofia) ja munasarjad (folliikulite arengu vähenemine). Kõik tulemused ilmnesid kliiniliselt oluliste sunitiniibi plasmakontsentratsioonide korral. Muud uuringutes täheldatud toimed hõlmasid: QTc -intervalli pikenemist, vasaku vatsakese väljutusfraktsiooni (LVEF) ja munandite vähenemist torukujuline atroofia, suurenenud mesangiaalrakud neerudes, seedetrakti ja suu limaskesta verejooks ning hüpofüüsi eesmiste rakkude hüpertroofia. endomeetrium) ja luu kasvuplaat (epifüüsi paksenemine või kõhre düsplaasia) on seotud sunitiniibi farmakoloogilise toimega. Enamik neist sündmustest olid pöörduvad pärast ravi katkestamist 2-6 nädalaks.
Genotoksilisus
Sunitiniibi genotoksilist potentsiaali hinnati in vitro ja in vivo. Sunitiniib ei näidanud mutageenset toimet bakteritele, kasutades roti maksa poolt pakutavat metaboolset aktiveerimist. Sunitiniib ei põhjustanud inimese perifeersetes lümfotsüütides struktuurseid kromosomaalseid aberratsioone in vitro. Inimese perifeersetes lümfotsüütides on täheldatud polüploidsust (kromosoomide arvu kõrvalekaldeid) sisse in vitro, nii metaboolse aktiveerimise juuresolekul kui ka ilma selleta. Sunitiniib ei näidanud rottide luuüdis klastogeenset potentsiaali in vivo. Peamist aktiivset metaboliiti ei ole genotoksilise potentsiaali suhtes hinnatud.
Kantserogeensus
1-kuulises uuringus annusevahemiku (0, 10, 25, 75 või 200 mg / kg / päevas) leidmiseks, milles rasH2 transgeenseid hiiri toideti suukaudse sondiga, manustades iga päev ja pidevalt annust täheldati suurimaid annuseid (200 mg / kg / päevas) kartsinoomi ja Brunneri kaksteistsõrmiksoole näärmete hüperplaasiat.
Viidi läbi 6-kuuline uuring, et hinnata kantserogeensust rasH2 transgeensetel hiirtel, keda toideti suukaudse tuubiga, manustades manustatud annust päevas (0, 8, 25, 75 [vähendatud 50] mg / kg / päevas). Annuste ≥25 mg / kg / päevas manustamisel 1 või 6 kuud (≥ 7,3 korda suurem kui soovitatud ööpäevast annust [RDD] saavatel patsientidel täheldatud AUC) täheldati gastroduodenaalse kartsinoomi esinemissageduse suurenemist. mao limaskesta.
Kaheaastases uuringus kantserogeensuse hindamiseks rottidel (0, 0,33, 1 või 3 mg / kg / päevas), kui sunitiniibi manustati 28-päevaste tsüklitena, millele järgnes 7-päevane periood ilma manustamiseta, leiti, et feokromotsütoom ja neerupealise medullaarne hüperplaasia isastel rottidel, kes olid saanud annuse 3 mg / kg päevas üle 1 aasta (≥ 7,8 korda suurem kui AUC patsientidel, kes said RDD -d). Brunneri näärme kartsinoom tekkis kaksteistsõrmiksooles annustel ≥ 1 mg / kg / päevas naistel, annustel 3 mg / kg / päevas meestel ja limaskestade rakkude hüperplaasia ilmnes mao näärmetes võrdsete annuste korral. päeval meestel; need juhtumid esinesid vastavalt 0,9, 7,8 ja 7,8 -kordse AUC -ga patsientidel, kes said RDD -d. Nende hiirte (rasH2 transgeenne) ja rottide kartsinogeensusuuringutes täheldatud neoplastiliste leidude asjakohasus sunitiniibiga ravitud inimestel on ebakindel.
Reproduktiiv- ja arengutoksilisus
Reproduktsioonitoksilisuse uuringutes ei täheldatud mõju meeste ega naiste fertiilsusele. Siiski on rottidel ja ahvidel läbi viidud korduvtoksilisuse uuringud näidanud mõju emaste viljakusele folliikulite atreesia, kollase keha degeneratsiooni, emaka endomeetriumi muutuste ning emaka ja munasarjade kaalu vähenemise tõttu kliiniliselt oluliste tasemete kujul. süsteemne kokkupuude. Mõju isaste rottide viljakusele täheldati munandite tubulaarse atroofia, spermatosoidide vähenemise ja epididüümi vähenemise ning eesnäärme ja seemnepõiekeste kolloidse ammendumise kujul, kui plasmakontsentratsioon oli 25 korda suurem kui süsteemne ekspositsioon inimesel.
Rottidel põhjustas embrüo-loote suremus elusloote arvu olulise vähenemise, resorptsioonide arvu suurenemise, implanteerimisjärgse kaotuse suurenemise ja järglaste kogukaotuse 8-l 28-st emasest emast, kelle plasmakontsentratsioon oli 5,5 korda suurem kui süsteemne ekspositsioon inimestel . Küülikutel põhjustas tiine emaka kaalu ja elusloote arvu vähenemise loote resorptsioonide suurenemine, implanteerimisjärgsed kaotused ja järglaste kogukaotus neljal kuuendal rasedal emal 3-kordse plasmakontsentratsiooni korral. inimestel. Ravi sunitiniibiga rottidel organogeneesi ajal põhjustas arengut mõjutavaid annuseid ≥ 5 mg / kg / päevas, mis koosnes loote luustiku väärarengute esinemissageduse suurenemisest, mida iseloomustab peamiselt rinna- / nimmelülide hiline luustumine ja mis ilmnevad plasmakontsentratsiooni korral 5,5 korda inimese süsteemne kokkupuude. Küülikutel koosnesid arengumõjud huulelõhe esinemissageduse suurenemisest plasmas, mis oli ligikaudu võrdne kliinikus täheldatuga, ning huule- ja suulaelõhe esinemisest plasmas, mis oli 2,7 korda suurem kui süsteemne ekspositsioon inimesel.
Sunitiniibi (0,3; 1,0; 3,0 mg / kg / päevas) toimet pre- ja postnataalsele arengule hinnati tiinete emaste rottidega läbi viidud uuringus. Ema kehakaalu tõus tiinuse ja imetamise ajal vähenes annuste> 1 mg / kg / päevas kasutamisel, kuid annuste 3 mg / kg / päevas kasutamisel ei täheldatud emasloomale toksilist toimet (hinnanguline ekspositsioon> 2, 3 korda suurem kui patsientidel täheldatud AUC Võõrutamiseelsel ja -järgsel perioodil täheldati järglaste kehamassi vähenemist annustes 3 mg / kg päevas.Arengutoksilisust ei täheldatud annuste 1 mg / kg / päevas kasutamisel (kokkupuude ligikaudu 0,9 korda suurem kui AUC, mida täheldati RDD -ga patsientidel).
06.0 FARMATSEUTILINE TEAVE
06.1 Abiained
Kapsli sisu
Mannitool (E421)
Kroskarmelloosnaatrium
Povidoon (K-25)
Magneesiumstearaat
Kapsli kest
Tarretis
Punane raudoksiid (E172)
Titaandioksiid (E171)
Tint
Shellac
Propüleenglükool
Naatriumhüdroksiid
Povidoon
Titaandioksiid (E171)
06.2 Sobimatus
Ei ole asjakohane.
06.3 Kehtivusaeg
3 aastat.
06.4 Säilitamise eritingimused
See ravimpreparaat ei vaja säilitamisel eritingimusi.
06.5 Vahetu pakendi iseloomustus ja pakendi sisu
Kõrge tihedusega polüetüleenist (HDPE) pudelid, polüpropüleenist korgiga, mis sisaldavad 30 kõvakapslit.
Läbipaistvad polü (klorotrifluoroetüleen) / PVC blistrid perforeeritud ühikannustega ja kuumuskindla lakiga alumiiniumfooliumiga, mis sisaldavad 28 x 1 kõvakapslit.
Kõik pakendi suurused ei pruugi olla müügil.
06.6 Kasutamis- ja käsitsemisjuhised
Ei mingeid erijuhiseid.
07.0 MÜÜGILOA HOIDJA
Pfizer Ltd
Ramsgate'i tee
Võileib, Kent CT13 9NJ
Ühendkuningriik
08.0 MÜÜGILOA NUMBER
EL/1/06/347/001
037192022
EL/1/06/347/004
09.0 MÜÜGILOA VÕI UUENDAMISE KUUPÄEV
Müügiloa esmase väljastamise kuupäev: 19. juuli 2006
Viimase uuendamise kuupäev: 9. jaanuar 2012
10.0 TEKSTI LÄBIVAATAMISE KUUPÄEV
11.0 RAADIO -NARKOLOOGIDE TÄIELIKUD SISEMISE KIIRGUSDOSIMETRIA ANDMED
12.0 RAADIO -NARKOOTIKUTE TÄIENDAVAD ÜKSIKASJALIKUD JUHISED AJALISE ETTEVALMISTUSE JA KVALITEEDIKONTROLLI KOHTA