Määratlus
Päraku fistulid on väikesed patoloogilised ja nakatunud tunnelid, mis ühendavad päraku ümbritseva nahaga. Täpsemalt, et sellisena määratleda, peavad anaalfistulid arenema täpselt anatoomilises kohas - nn kammitud või anorektaalses joones -, mis eraldab pärasoole ja päraku, kus asuvad eksokriinsed päraku näärmed.
Mõistmiseks: mis on anaalnäärmed?
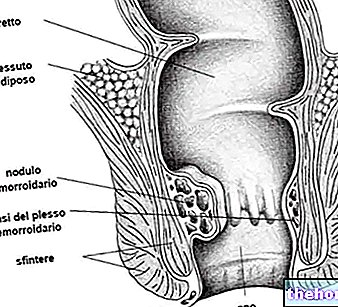
Päraku näärmed - täpselt nimetatakse Hermanni ja Desfossese näärmed nende avastajate mälestuseks - on väikesed anatoomilised struktuurid, mis paiknevad piki anaalkanali seina. Nende torukujulised näärmekanalid eraldavad oma sisu päraku krüptidesse (väikesed pääsukese kujuga süvendid, mis on paigutatud päraku piirkonda uudishimulikult ringikujuliselt).
Päraku fistulid on nende näärmete infektsiooni lõpptulemus, mis progresseerudes degenereerub abstsessiks.
- Teisisõnu, anaalfistulid kujutavad endast ebapiisavalt ravitud anaalse abstsessi kohest komplikatsiooni.
Kuidas need moodustuvad
Oleme näinud, et päraku fistulid kujutavad endast ravimata "abstsessinfektsiooni (abstsess) otsest tagajärge.
Fistuli väljatöötamiseks peab infektsioon pärinema krüptist: haigustekitajad on võimelised tungima sulgurlihase aparaati, ulatudes päraku näärmetesse.
Kui anaalnäärmed muutuvad põletikuliseks (näiteks patogeenide väljaheidete tõttu), moodustub mädakott, mille purunemisel tekib päraku fistul.
Kuid protsess, mis viib fistuli moodustumiseni, võib olla ka erinev: teatud juhtudel blokeeritakse päraku krüptides väljaheitejäägid või limaskesta sekretsioonid, näiteks soodustatakse näärmete nakatumist. Omakorda võib nakkusprotsess olla põhjustatud kas "fekaalimaterjali sisenemisest väljaheitetorukestesse, mõlemad näärmete väljavoolu blokeerimise tõttu.
Mäleta seda ...
Päraku abstsess ja päraku fistul tähistavad sama haiguse kahte evolutsioonilist etappi: abstsess on tegelikult nakkuse äge komplikatsioon, samas kui päraku fistul moodustab selle kroonilise vormi.
- Ilma abstsessita anaalse fistuli pole
Põhjused ja riskitegurid
Fistuleid võivad soodustada mitmesugused tegurid, samad, mis põhjustavad anaalseid abstsesse:
- Päraku haavandid
- Põletikulised soolehaigused, nagu Crohni tõbi, divertikuliit ja haavandiline koliit. Hinnanguliselt on 50% Crohni tõvega patsientidest vähemalt üks kord päraku fistul.
- Immuunsüsteemi kahjustus: 30% HIV -i patsientidest tekivad päraku fistulid
- Pärasoolevähk
- Tuberkuloos
- Sugulisel teel levivad haigused (nt klamüüdia ja süüfilis)
- Sooleoperatsiooni tüsistus
Võrreldes naistega tunduvad mehed anaalfistulite suhtes tundlikumad, lisaks näitab meditsiiniline statistika, et seda haigust esineb sagedamini 20–40-aastastel noortel täiskasvanud meestel.
Anaalfistulite tüübid
Anaalfistulid ei ole kõik ühesugused: need klassifitseeritakse sisuliselt struktuuri ja asukoha alusel.
Sõltuvalt struktuurist sisaldavad need järgmist:
- Sirgjoonelised fistulid: neil on üks sidekanal
- Haru fistulid: täheldatakse mitut ühenduskanalit
- Hobuseraua fistulid: ühendage päraku sulgurlihas ümbritseva nahaga, läbides kõigepealt pärasoole
Fistuliku kanalisatsiooni asukoha põhjal eristatakse "kõrgeid" fistuleid, mis asuvad hambulise joone kohal, ja "madalaid" fistuleid, mis asuvad allpool. Täpsemalt võib anaalfistuleid klassifitseerida mitmel viisil, kuid üldiselt viidatakse Parksi klassifikatsioonile või Ameerika Gastroenteroloogia Assotsiatsiooni (AGA) pakutud klassifikatsioonile.
* Natuke anatoomiat, et aru saada ...
Väline päraku sulgurlihas on vöötlihas, mis koosneb kahest kimbust:
- Subkutaanne kimp *, mida läbivad keeruka pikisuunalise tuunika kiud
- Sügav kimp *, sulgurlihase paksim osa, mis ümbritseb anaalkanali limaskesta ja sisemist sulgurlihaseid
Levator anus * on hoopis õhuke ja piklik lihas, mis on jagatud kolmeks osaks: pubococcygeal, puborectal ja ileococcygeal

- Pindmised fistulid: paiknevad distaalselt (allpool) nii sisemise anaalse sulgurlihase kui ka välise sulgurlihase kompleksi suhtes (nagu joonisel näidatud, ei ületa nad sisemist ega välist sulgurlihaseid)
- Lülidevahelised fistulid: paiknevad sisemise päraku sulgurlihase ja välise sulgurlihase kompleksi vahel; võib ulatuda allapoole perianaalsele nahale, ülespoole (pime) või avaneda pärasoole
- Transfinterilised fistulid: nad läbivad interstitsiaalset ruumi ja välist anaalse sulgurlihaseid; seejärel läbivad nad nii sisemise kui ka välise sulgurlihase
- Suprasfinkterilised fistulid: läbige sisemine sulgurlihas, liigutage ülespoole ümber välise sulgurlihase üle puberektaalse lihase, seejärel suunduge allapoole, enne kui nahale suundute
- Ekstrasfäärilised fistulid: neil on rada, mis algab päraku sisemise sulgurlihase kohal ja lõpeb välise nahaavaga.
Märgid ja sümptomid
Lisateabe saamiseks: Anaalfistuli sümptomid
Analiste fistulite all kannatava patsiendi kliiniline pilt hõlmab üsna ilmsete tunnuste ja sümptomite puntrat.
Kui patsient haiguse varases staadiumis infektsioonist aru ei saa, siis ägedas faasis ei jää sümptomid kindlasti märkamatuks. Päraku fistulid põhjustavad tegelikult ebameeldivat ärritust, sügelust ja turset pärakus, mis kipub rõhutama. defekatsiooni ajal ja sellega kaasneb tavaliselt minimaalne, kuid pidev väljaheite, mäda või lima eritumine, mis hoiab päraku piirkonna niiske, põhjustades dermatiiti ja sügelust. Tajutav valu võib teatud liigutuste tegemisel muutuda talumatuks. mõned patsiendid näevad isegi vaeva, et jääda jäigale pinnale istuma.
Ei ole haruldane näha väljaheites verejooksu või mäda; väga sageli esineb ka seroosse materjali või mäda kadu pärakuaugust sõltumatult evakueerimisest (fekaalipidamatus). Mõnedel päraku fistulist mõjutatud patsientidel esineb ka enam-vähem märkimisväärne kehatemperatuuri tõus (palavik / madal palavik).
Farmakoloogilise või kirurgilise sekkumise puudumisel võivad päraku fistuli tüüpilised sümptomid taanduda: päraku abstsessi põhjustatud krooniline põletik võib aja jooksul soodustada pahaloomuliste kasvajate teket.
Tõsise immuunpuudulikkusega patsientidel, näiteks AIDS -i põdevatel patsientidel, kipub päraku fistul degenereeruma Fournieri nekrotiseerivaks fastsiidiks, ulatudes seega suguelundite ja kubeme poole.
Diagnoos
Proktoloogiline uuring on hädavajalik päraku fistuli kahtluse kindlakstegemiseks. Pärast patsiendi kirjeldatud sümptomite analüüsimist jätkab arst füüsilist läbivaatust, mida saab teha ka kohaliku tuimestuse all.
Kuigi anaalfistuli tuvastamine on üsna lihtne, on kahjuks fistulise tee täpne tuvastamine üsna keeruline; nii palju "on see, et väga sageli saab kogu fistulist rada tuvastada ainult operatsiooni ajal.
Tavaliselt koosneb diagnoos õrnast endoanaalsest ultraheliuuringust (seda tehakse spetsiaalse pöörleva sondiga, mis suudab tuvastada kanali tee nii palju kui võimalik).Siin hindab arst:
- Kohalik punetus ja turse
- Võimalik verekaotus
- Mäda leke rektaalse uurimise ajal
- Igasugused kirurgilised armid
Kui anaalfistulid on väga keerukad ja hargnenud, on sageli vajalik perianaalne MRI.
Ravi
Perineaalsete fistulite meditsiiniline ravi hõlmab antibiootikume, immunosupressante ja immunomodulaatoreid. Üldiselt on nende ravimite terapeutiline efektiivsus üsna nõrk, arvestades retsidiivide sagedust ravimi katkestamisel. Teisest küljest näib, et süsteemne (vt Remicade) või kohalik immunomoduleeriv ravi TNF-vastasega põhjustab suurel osal patsientidest Crohni tõbe komplitseerivate fistulite kiiret ja stabiilset paranemist.
Vähene kalduvus päraku fistulite lõplikule taandumisele, olgu see siis spontaanne või ravimitest põhjustatud, ajendab arsti allutama patsiendile delikaatse operatsiooni. Fistuli kirurgilise eemaldamise strateegiad on arvukad ja mitmekesised: seepärast peab arst otsustama, kuidas toimida, lähtudes fistuli struktuurist ja pikkusest. Nende sekkumiste lõppeesmärk on mädanemisprotsessi püsiv likvideerimine, kahjustamata patsiendi päraku kontinentsi
Põhjalik uuring: peamised sekkumisviisid
Invasiivsed sekkumised
- Fistulotoomia: on tavaliselt ette nähtud lihtsate fistulitega patsientidele; see sekkumine seisneb kanalite otseses lamestamises. Protseduuri ei koormata märkimisväärse inkontinentsiohuga.
- Fistulektoomia: hõlmab kogu fistuli ja ümbritseva terve koe mikroosa lõikamist.
- Seton: see on omamoodi suur niit (toru), mis sisestatakse läbi fistuli ja seejärel ühendatakse selle kahest otsast väljaspool keha. Setonil on kaks potentsiaalset eelist: esimene on fistulises tunnelis (nt mäda), mis pääseb väljapoole, takistades tüsistuste teket ja lihtsustades järgnevaid kirurgilisi operatsioone; teine eelis puudutab võimalust perioodiliselt elastsust tõmmata, et lihaskoe aeglaselt lahti lõigata (ELASTODIERESIS või SLOW SECTION), lõigata uus segment, kui eelmine kahjustus paraneb; nii välditakse puhtaid lõikeid ja inkontinentsiohtu.
- Kaheastmeline fistulektoomia. Nagu mõiste ise ütleb, viiakse see operatsioon läbi kahel erineval ajal, et minimeerida tüsistuste riski, nagu päraku sulgurlihase kahjustus ja väljaheitepidamatus. See on näidustatud komplekssete, transfinteriaalsete ja suprasfääriliste fistulite raviks, mis hõlmavad ka päraku lihaseid. Esimeses etapis hõlmab see setoni positsioneerimist, mis pannakse perioodiliselt veojõule, et lihaskoe aeglaselt lahti lõigata (ELASTODIERESIS või SLOW SECTION). Ravi setoniga kestab paar kuud ja on patsiendile ilmselt vähe rahul. Pannes setonile pinget, langetatakse fistulist ava üha enam, võimaldades fistulotoomiat või fistulektoomiat niipea, kui lihastasandi lõik (varem setoni abil sooritatud) annab võimaluse tahketele armistumistele.
- Endorektaalne klapp: koosneb limaskesta, submukooside ja aeg -ajalt ümmarguse lihaste tuunika rekonstrueerimisest, mis saadakse, kandes fistuli sisemisele avale (fistulaarsest avausest) hästi vaskulariseeritud pärasoole limaskesta klapp (võetud ülevalt pärasoolest). selle protseduuri korral on uriinipidamatuse tõenäosus 35%.
Uuenduslikud ja minimaalselt invasiivsed ravimeetodid, mis kõrvaldavad operatsioonijärgsed tüsistused, nagu fekaalipidamatus (mida esineb umbes 10-30% juhtudest).
- Fistuli sulgemine fibriinliimiga. Operatsioonil on tagasihoidlik paranemiskiirus, suurusjärgus 20–60%. See hõlmab lahustuva segu süstimist fistuliku tunnelisse, eelnevalt puhastatud (puhastamine), et seda tihendada, nagu seda teeks liim. Eelised on seotud sekkumise miniinvasiivsusega, mis tühistab paljud traditsioonilistele sekkumistele iseloomulikud komplikatsioonid (sh pidamatus) ja tagab kiirema naasmise tavapäraste tegevuste juurde. Sellegipoolest on kordumise oht kõrge, päraku fistulite lõpliku paranemise edukus on madal.
- Fistuli sulgemine ravimkorkidega, nakkustele vastupidav ja inertne (need ei tekita võõrkeha reaktsioone). Need vähem invasiivsed ravimeetodid kui traditsioonilised operatsioonid viiakse läbi, sisestades fistulisse spetsiaalsed meditsiinilised anaalkorkid (fistulipistikud), mis soodustavad uue koe teket ja seejärel imenduvad keha spontaanselt tagasi. Sel juhul ka operatsioonijärgne tüsistused on peaaegu null, sealhulgas inkontinentsioht; ravi edukuse määr on hea (40–80%), kuid siiski on oluline retsidiivi oht.
- LIFT-tehnika (sulgurlihastevaheliste fistuliteede ligeerimine): uuenduslik kirurgiline protseduur, mis põhineb sisemise fistulaarse ava turvalisel sulgemisel (läbi sulgurlihase ruumi, mitte endorektaalse tee kaudu) ja nakatunud krüptoglandulaarse koe samaaegsel eemaldamisel (fistulite põhjus.) See on hiljutine minimaalselt invasiivne, ohutu, tõhus ja odav tehnika, millel on hea edukus ja väike kordumise oht.
- VAAFT (Video Assisted Anal Fistula Treatment): kasutab täiustatud diagnostikavahendeid (operatiivset fistuloskoopi), mis võimaldavad esmalt seestpoolt otse näha fistulist teed, tuues esile ka kõik kohalikud komplikatsioonid. Lisaks nägemisele võimaldab see seade teil puhastada ja töödelda fistulit seestpoolt, järgides samm -sammult monitori tööetappe; pealegi hõlmab operatsioon transistanaalse fistuli sisemise ava hermeetilist sulgemist, mis on oluline, et vältida väljaheidete sattumist fistulisse Tehnika on eriti näidustatud komplekssete perianaalsete fistulite raviks.Fistuli seestpoolt töötlemisega välistatakse sulgurlihase kahjustamise oht; ka sel juhul elimineeritakse operatsioonijärgse pidamatuse oht.
Enamasti opereeritakse patsienti päevahaiglas, mis tähendab, et ta saab koju naasta samal operatsioonipäeval, keerulisemate fistulite korral võib aga patsienti haiglas hoida kaks või enam päeva.
Pärast sekkumist
Pärast operatsiooni tuleb kerge valu tajumist pidada täiesti normaalseks seisundiks. Verekaotus on teatud määral ka üsna tavaline operatsioonijärgne risk. Pärast päraku fistuli operatsiooni saab valu kontrollida, manustades valuvaigisteid, mille annused peab alati määrama arst.
Lisaks võib patsient valu vähendamiseks sekkumispiirkonnale teha sooja sooja vee (istumisvann) õrnad kompressid. Evakueerimise hõlbustamiseks võib arst välja kirjutada lahtistid või väljaheite pehmendavad ravimid.
Võimalik suu kaudu manustatavate antibiootikumide (retsepti alusel) kasutamine võib vältida operatsioonijärgsete infektsioonide teket.
Anaalse fistuli operatsiooniga seotud peamised riskid on järgmised:
- Infektsioonid
- Fekaalipidamatus
- Korduv fistul
Soovitav lähenemisviis on vältida juhtumit number 2 nii palju kui võimalik; teisisõnu, püüame kaitsta sulgurlihase kontinentsi, kasutades (võimaluse korral) minimaalselt invasiivseid tehnikaid, isegi kui see kahjustab (madalamat) edukust ja (suurem) retsidiivide oht võrreldes traditsiooniliste kirurgiliste meetoditega Kuid sellise lähenemisviisiga kaasnevad sageli kõrgemad tervisekulud, mis pole sugugi vähetähtis probleem, kui arvestada riigi praegust sotsiaal-majanduslikku olukorda.
Operatsioonijärgseid riske saab osaliselt ära hoida, pöörates erilist tähelepanu haavahügieenile ja austades absoluutset puhkust: nii välditakse haava nakatumist ja päraku fistuli kordumist.