Üldisus
Dermatomüosiit on idiopaatiline põletikuline haigus, mis mõjutab lihaseid ja nahka, põhjustades lihaste defitsiiti (nõrkus, valu ja atroofia) ning mõningaid tüüpilisi nahanähte (lööve ja sklerodermia).

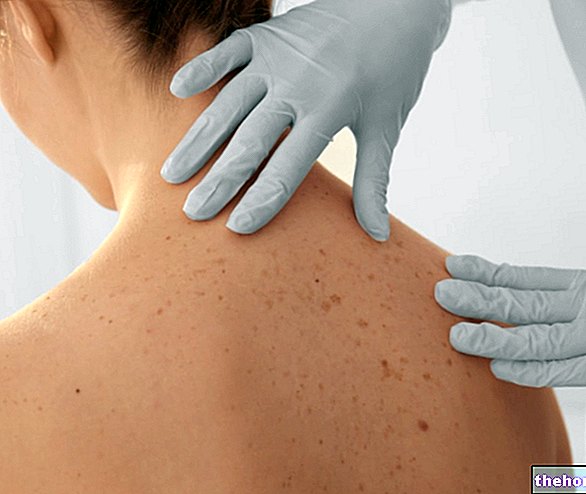
Joonis: dermatomüosiidiga seotud naha tunnused. Saidilt: twicsy.com
Kaugelearenenud staadiumis võib dermatomüosiit mõjutada ka siseorganeid (söögitoru, kopse ja südant) ning sellel võivad olla tõsised tagajärjed (neelamisraskused, hingamisprobleemid ja südamepuudulikkus).
Praegu on dermatomüosiidi põhjused teadmata, kuid "oletatakse immunoloogilist päritolu".
Diagnoos põhineb põhjalikul füüsilisel läbivaatusel, millele järgnevad mitmed laboratoorsed ja instrumentaalsed testid.
Praegu kättesaadavad ravimeetodid võivad leevendada ainult sümptomeid ja aeglustada dermatomüosiidi progresseerumist.
Mis on dermatomüosiit?
Dermatomüosiit on sidekoe krooniline põletikuline haigus, mida iseloomustavad naha (lööve ja sklerodermia) ja lihaste (nõrkus, valu ja atroofia) häired. Pole üllatav, et nimi dermatomüosiit tuleneb "terminite" dermato "ühendusest, mis viitab nahale, ja" müosiidist ", mis viitab" lihaste põletikule ".
Kui lisaks vabatahtlikele skeletilihastele mõjutab dermatomüosiit ka südame vöötlihaseid ning seede-, vereringe- ja hingamissüsteemi silelihaseid, võib see tõsiselt ohustada mõjutatud inimeste elu.
Mis on müosiit?
Müosiit on meditsiiniline termin, mida kasutatakse konkreetse patoloogilise seisundi tähistamiseks, mida iseloomustab "keha lihaste põletik".
Kui inimene põeb müosiiti, halvenevad tema lihaseid moodustavad lihaskiud.
Sõltuvalt vallandavatest põhjustest võib müosiidi jagada järgmisteks osadeks:
- Idiopaatiline põletikuline müosiit (NB! Meditsiinis tähendab mõiste idiopaatiline "ilma tuvastatavate põhjusteta")
- Nakkuslik müosiit
- Muude patoloogiatega seotud müosiit
- Müosiit luustumine
- Ravimitest põhjustatud müosiit
EPIDEMIOLOOGIA
USA statistiliste uuringute kohaselt on dermatomüosiidi esinemissagedus 5-6 juhtu miljoni inimese kohta. Seetõttu on see haruldane haigus.
See võib mõjutada nii täiskasvanuid kui ka lapsi: täiskasvanueas ilmneb see tavaliselt umbes 40–50-aastaselt, lapsepõlves / noorukieas aga tavaliselt 5–15-aastaselt.
Seni ebaselgel põhjusel haigestuvad naised dermatomüosiiti oluliselt rohkem kui mehed.
Põhjused
Dermatomüosiidi täpsed põhjused on praegu teadmata.
Mõned teadlased on püüdnud seda haigust seletada viirusliku (Epsteini-Barri viirus) või bakteriaalse (Chlamydia pneumoniae Ja Chlamydia psittaci). Teised teadlased oletavad, et dermatomüosiit on mõnede autoimmuunhaiguste, nagu Sjögreni sündroom, süsteemne erütematoosne luupus, reumatoidartriit või autoimmuunne vaskuliit, patoloogiline ilming (seega sümptom) (NB: autoimmuunhaigused on erilised seisundid, mille puhul inimese immuunsüsteem) , selle asemel, et kaitsta viimast väljastpoolt tulevate ohtude eest, pöördub tema vastu, rünnates tema organeid).
Just seetõttu, et põhjused on teadmata, peavad arstid dermatomüosiiti idiopaatiliseks põletikuliseks müosiidiks.
Sümptomid ja komplikatsioonid
Lihaskiudude järkjärguline halvenemine, mis tekib dermatomüosiidi tagajärjel, on põhjus:
- Müalgia.See on valu lihastes nende kokkutõmbumise hetkel.
- Lihaste asteenia. Lihaste nõrkuse sünonüümina esineb seda peamiselt proksimaalses vabatahtlikus lihastikus (mõjutab lihaseid, mis hargnevad otse pagasiruumist). Seetõttu on kõige enam mõjutatud piirkonnad kael, õlad, puusad ja reied.
-
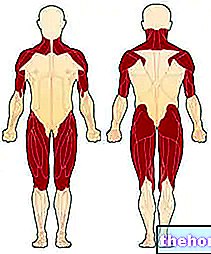
Joonis: esimesed lihased, mida dermatomüosiit mõjutab. Saidilt: http://mda.org
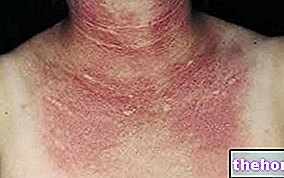
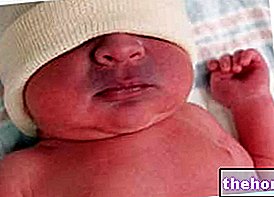
Joonis: dermatomüosiidiga kaasnevat punetust iseloomustavad ühtlased punakasvioletsed naastud. Kiirus algab tavaliselt silmalaugudel ja ulatub seejärel sümmeetriliselt näole, kätele, käsivartele ja alajäsemetele. Saidilt: huidarts.com Lihaste atroofia. See on lihasmassi (või toonuse) vähendamine. Atroofiline lihas on vähem võimekas ja vähem tugev. Esialgu mõjutab lihaste atroofia tüvele kõige lähemal asuvaid lihaseid (samad, mida mõjutab asteenia); alles hiljem hõlmab see distaalset ja siseorganite lihastikku.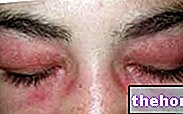
- Lihaste valulikkus
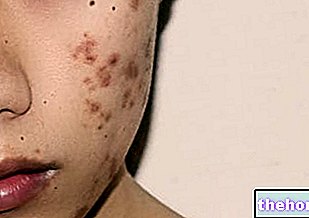
Mis puudutab naha ilminguid, siis tüüpiline dermatomüosiidi lööve hõlmab punaste-lillade laikude teket silmalaugudel, rinnal, näol, seljal, kätel ja / või liigestel (eriti põlvedel ja õlgadel).
Teine iseloomulik dermatomüosiidi märk, nimelt sklerodermia, mõjutab üldiselt käsi ja jalgu, kuid võib hõlmata ka siseorganeid, nagu neerud, süda, söögitoru, sooled ja kopsud. Sklerodermia tähendab sõna otseses mõttes "kõva nahk"; tegelikult iseloomustab seda haigust naha ebanormaalse paksenemise tõttu, mis on tingitud kollageeni liigsest sünteesist ja ladestumisest.
MILLAL Arsti näha?
Ilma põhjuseta tekkiv lihasvalu ja sellega kaasnevad punased-lillad laigud nahal peaksid viima asjaomase isiku olukorra selgitamiseks viivitamatult arsti poole.
TÜSIKUD
Kui lihaste halvenemine ja sklerodermia mõjutavad siseorganeid (söögitoru, kopsud, süda jne), on dermatomüosiidiga patsient eluohtlik, kuna tal on:
- Neelamisraskused (düsfaagia), millele järgnevad probleemid toitumisega ja nn kopsupõletik ab ingestis. Kõik need raskused tulenevad seedesüsteemi silelihaste muutustest (eriti esimesed lõigud). Sellest tulenevad toitumisprobleemid põhjustavad järsku kehakaalu langust ja tõsise alatoitumuse tekkimist.
NB: kopsupõletik ab ingestis see on kopsupõletik, mis on põhjustatud toidu, sülje või ninaeritiste bronhide puusse sisenemisest. Selle tüüpilised sümptomid on: köha, palavik, peavalu, düspnoe ja üldine halb enesetunne. - Hingamisteede probleemid. Kui kaasatud on hingamist võimaldavad roietevahelised lihased ja kui sklerodermia mõjutab hingamisteid, siis hingavad dermatomüosiidiga inimesed tohutute raskustega.
- Südameprobleemid. Südamelihase (st müokardi) põletiku tõttu võivad need koosneda erinevat tüüpi arütmiatest ja südamepuudulikkusest.
Lisaks võib eriti noorte patsientide seas esineda ebatavalisi kaltsiumi kogunemisi nahas ja lihastes (kaltsinoos).
SEOTUD HAIGUSED
Dermatomüosiiti võib seostada teiste haigusseisunditega. Lisaks ülalnimetatud autoimmuunhaigustele saab seda patoloogiat kombineerida:
- Raynaud 'fenomen. See on perifeersete veresoonte liigne spasm, mis põhjustab asjaomaste piirkondade verevoolu vähenemist.
Reaktsiooni võib käivitada külm ja / või väga intensiivne emotsionaalne stress. Kõige enam mõjutatud kehapiirkonnad on sõrmed ja varbad, ninaots, kõrvapulgad, keel ja üldiselt kõik need kehaosad, mida läbivad väikesed anumad ja mis on temperatuurimuutustele väga vastuvõtlikud.
Raynaud ’nähtuse tüüpilised sümptomid on: valu, põletustunne, tuimus ja kipitus. - Interstitsiaalne kopsuhaigus. See on kopsu alveoolide vooderduskoe või õõnsuste muutus, milles toimub gaasivahetus. Kõige arenenumates etappides põhjustab interstitsiaalne haigus kopsufibroosi.
- Kasvajad keha erinevates organites. Täiskasvanutel (eriti vanemas eas) näib dermatomüosiit soodustavat emakakaela, kopsude, kõhunäärme, rinna, munasarjade ja seedetrakti kasvajate teket.
Diagnoos
Arstid kasutavad füüsilist läbivaatust ning mõningaid laboratoorseid ja instrumentaalseid katseid, et teha kindlaks, kas teatud nähud ja sümptomid on tingitud dermatomüosiidist.
Erinevate müosiidi tüüpide hulgas on dermatomüosiit ehk kõige lihtsam diagnoosimisvorm, kuna see ühendab lihasvalu (mis on levinud paljudele teistele haigustele) ja väga üksikasjalikud märgid nahal.
EESMÄRK
Füüsilise läbivaatuse ajal palub arst patsiendil kirjeldada tunnetatud sümptomeid ja valu täpset asukohta. Pärast seda pühendub ta nahanähtude (lööve) jälgimisele ja valulike lihaste palpeerimisele (NB: dermatomüosiidi ja müosiidi korral üldiselt on lihased sageli pehmed ja nagu oleksid nende sees graanulid). Analüüsid patsiendi kliiniline ajalugu, uurides praeguste ja varasemate haiguste võimalikku esinemist.
LABORATSIOONILISED EKSAMID
Laboratoorsed testid koosnevad:
- Kreatiinkinaasi, aldolaasi, autoantikehade ja kasvajaantigeenide sisalduse määramine veres. Nende annus väikeses vereproovis on diagnostiliseks otstarbeks väga kasulik, sest dermatomüosiidiga inimesel on see normist kõrgem. Näiteks kreatiinkinaas on väga kõrge, isegi 50 korda kõrgem kui tavaline (NB: kõrgenenud kreatiinkinaas näitab lihaskahjustusi).
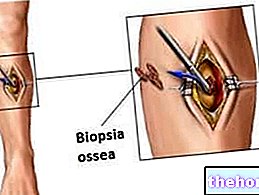
- Naha biopsia. See koosneb lööbega mõjutatud piirkonna naharakkude väikese proovi kogumisest ja sellele järgnevast analüüsist laboris.
See test on üks usaldusväärsemaid meetodeid dermatomüosiidi diagnoosimiseks ja sarnaste sümptomitega patoloogiate välistamiseks. - Lihaste biopsia. See koosneb valulike piirkondade väikese lihasrakkude proovi kogumisest ja sellele järgnevast analüüsist laboris.
Kuigi see on kasulik lihaskahjustuste või infektsioonide avastamiseks, on see vähem usaldusväärne kui naha biopsia.
INSTRUMENTAALSED UURINGUD
Võimalikud instrumentaalsed testid on järgmised:
- Elektromüograafia. Seda kasutatakse lihaste elektrilise aktiivsuse mõõtmiseks.See pole üldse invasiivne.
- Tuumamagnetresonants (NMR). Magnetväljade loomisega annab MRI "üksikasjaliku pildi lihastest. See ei ole invasiivne eksam".
- Rindkere röntgen. Seda kasutatakse kopsude tervise hindamiseks. See on oluline, kui kahtlustatakse kopsu haigestumist.Seda peetakse invasiivseks testiks, kuna see viib patsiendi minimaalse ioniseeriva kiirguse doosini.
Ravi
Praegu ei ole dermatomüosiidi vastu veel spetsiifilist ravi.
Patsientidele kättesaadavad praegused ravimeetodid võivad ainult parandada sümptomaatilist pilti (sealhulgas komplikatsioone) ja aeglustada haiguse progresseerumist.
Erinevate ravimeetodite hulgas on esmane roll kortikosteroididel ja immunosupressiivsetel ravimitel, samuti taastusravi ja kirurgia.
Mõnede teaduslike uuringute kohaselt, mida varem sümptomaatiline ravi algab, seda suuremat kasu patsient saab.
FARMAKOLOOGILINE RAVI
Nagu oodatud, on dermatomüosiidi korral enim kasutatud ravimid kortikosteroidid ja immunosupressandid.
Esimesed on tugevad põletikuvastased ravimid, samas kui viimased vastutavad immuunsüsteemi kaitse vähendamise eest. Mõlemaid manustatakse lõppeesmärgiga vähendada põletikku ja autoimmuunvastust (NB! Kortikosteroidid on kasulikud ka lihasjõu säilitamiseks ja "vältimiseks". halvenenud lihaste atroofia).
Kui ülalnimetatud ravimid osutuvad ebaefektiivseks, võivad arstid kasutada kolmandat võimalust, mida esindavad intravenoossed immunoglobuliinid. Need, nagu varasemad ravimid, vähendavad autoimmuunvastust, kuid on palju kallimad.
Millised on kortikosteroidide ja immunosupressantide kõrvaltoimed?
Pikaajalisel ja / või suurte annuste kasutamisel võivad kortikosteroidid põhjustada tõsiseid kõrvaltoimeid, nagu diabeet, osteoporoos, hüpertensioon, kehakaalu tõus, katarakt jne.
Immunosupressandid seevastu muudavad neid kasutava isiku hapramaks ja nakkustele vastuvõtlikumaks.
- Prednisoloon
- Metüülprednisoloon
- Aktuaalne
- Süsteemne
- Metotreksaat
- Asatiopriin
- Rituksimab
- Tsüklofosfamiid
- Mükofenolaatmofetiil
- Tsüklosporiin
- Takroliimus
- Infliksimab
- Süsteemne
- Intravenoosne
TAASTAV RAVI
Sõltuvalt sümptomite tõsidusest võivad dermatomüosiidiga patsiendid läbida:
- Füsioteraapia. Tänu asjatundliku füsioterapeudi abile saab patsient säilitada mõõduka lihastoonuse isegi vaatamata lihaste järk -järgulisele halvenemisele. On oluline, et patsiendid õpiksid sooritama motoorseid harjutusi täielikult iseseisvalt, nii et et neid saaks mängida kodus, vabal ajal.
- Kõneteraapia. See on näidustatud neelamishäiretega patsientidele, kuna see aitab vähendada selle raskust.
- Piisav toitumine. Need, kellel on probleeme söömisega, on hea, et nad teavad, milliseid toite õige toitumise jaoks süüa. Seetõttu hoolitseb dietoloog patsiendi eale ja vajadustele vastava dieedi koostamise eest.
KIRURGIA
Ainus kirurgiline ravi, mida saab dermatomüosiidi korral kasutada, on naha ja lihaste kaltsiumijääkide eemaldamine (kaltsinoos).
MÕNED NÕUANDED
Dermatomüosiit nõrgestab nahka, eriti lööbega mõjutatud piirkondi.
Seetõttu soovitavad arstid mitte liiga palju päikese kätte sattuda või teha seda alles pärast vajalike ettevaatusabinõude (päikesekaitsekreem, sobiv riietus jne) võtmist, sest ultraviolettkiired võivad olukorda veelgi halvendada.
Lisaks on see hea mõte:
- Pöörduge raviarsti poole, et saada teavet dermatomüosiidi ja võimalike kaasnevate patoloogiate kohta.
- Olge aktiivne, nii et toonite keha lihaseid.
- Äärmusliku väsimuse korral puhake ja laske kehal jõudu taastada.
- Kui teil on märke või sümptomeid, mida te pole kunagi varem kogenud, võtke kohe ühendust oma arstiga.
- Kui olete haiguse tõttu depressioonis, usaldage sõpru ja perekonda. Tegelikult ei aita teraapiatesse enda sulgemine.
Prognoos
Ühel ajal, kui praegust ravi veel ei olnud, oli prognoos negatiivne ja viieaastane elulemus sümptomite ilmnemisest väga madal.
Tänaseks on aga tänu meditsiini edusammudele prognoos palju paranenud ning ellujäämismäär 5 ja 10 aasta jooksul pärast dermatomüosiidi tekkimist on vastavalt 70% ja 57%.