Üksikasjalikumalt anname lühiülevaate patoloogia üldisustest, nimetades põhjused, tagajärjed ja võimalikud ravimeetodid.
Hiljem käsitleme spetsiaalse motoorse ravi üksikasju, mainides tüüpe ja meetodeid, millega sekkuda II tüüpi suhkurtõve korral - isegi komplikatsioonide korral.
krooniline (liigne glükoosisisaldus plasmas), mis põhineb kahel patoloogilisel mehhanismil, kas kaasneb või mitte:- Insuliiniresistentsus: insuliini toime puudumine perifeersetes kudedes (ilmselt insuliinsõltuv);
- Insuliini sünteesi puudulikkus: kõhunääre vähendab hormooni tootmist.
Märkus. Insuliini sünteesi puudulikkus on sageli insuliiniresistentsuse pikaajaline komplikatsioon.
See esineb peamiselt täiskasvanutel ja on diabeedi kõige levinum vorm (90% juhtudest).
Erinevalt 1. tüübist ei ole see insuliinist sõltuv - kuigi rasketel juhtudel, kui kõhunääre lakkab korralikult töötamast, võib eksogeenne insuliinravi siiski osutuda vajalikuks.
Põhjused võivad olla pärilikud (polügeensed) või keskkonnaga seotud; viimaste seas paistavad silma peamiselt: ülekaalulisus, istuv eluviis, tasakaalustamata toitumine, mida iseloomustavad liigsed süsivesikud, stress, muud haigused ja teatud ravimid.
Rasvumine ja diabeet
Ülekaalulisus esineb enam kui 80% II tüüpi diabeedi juhtudest.
Rasvkude on võimeline tootma mitmeid aineid (leptiin, TNF-a, vabad rasvhapped, vastupanu, adiponektiin), mis ületamisel aitavad kaasa insuliiniresistentsuse tekkele.
Lisaks on rasvumise korral rasvkude kroonilise madala intensiivsusega põletiku seisund, mis on keemiliste vahendajate allikas, mis süvendab insuliiniresistentsust.
II tüüpi diabeet suurendab varase surma ja püsiva puude ohtu; tundub, et see suurendab ennekõike kardiovaskulaarset riski ja eriti seoses teiste patoloogiliste vormidega, nagu: arteriaalne hüpertensioon, düslipideemia (hüperkolesteroleemia ja hüpertriglütserideemia).
Varases staadiumis ei põhjusta II tüüpi diabeet alati märgatavaid sümptomeid; vastupidi, see on peaaegu alati täiesti asümptomaatiline kuni esimeste komplikatsioonide tekkimiseni.
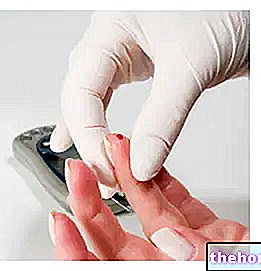
Ainult hematoloogiline uuring võib esile tõsta kroonilist hüperglükeemiat, sellest tulenevat kompenseerivat hüperinsulinismi ja ülemäärast valkude glükeerumist. Täpsemad analüüsid, näiteks koormuskõver, kinnitavad diagnoosi.
Kuid krooniline hüperglükeemia võib avalduda järgmiselt: väsimus, sage urineerimine, liigne janu, raskused kehakaalu langetamisel või vastupidi, motiveerimata kehakaalu langus, aeglane haavade paranemine, hägune nägemine.
II tüüpi diabeedi ravi peaks olema multidistsiplinaarne. Ühe või teise aspekti tähtsus võib olenevalt subjektiivsest raamistikust erineda. Farmakoloogiline kasutamine on esmatähtis üldise homöostaasi taastamisel lühiajaliselt, isegi kui toit ja motoorne ravi on ainsad lahendused II tüüpi suhkurtõve korral, mis ei ole keeruline pankrease funktsiooni kadumise tõttu.
Suukaudsete hüpoglükeemiliste ainete kasutamine on kõige tavalisem strateegia, samas kui insuliini manustamine piirdub juhtudega, kus kõhunääre on lõpetanud selle piisava sünteesi.
Ülekaaluliste puhul on toitumine suunatud eelkõige rasva kadumisele. Soovitatav on see tasakaalustatud viisil üles ehitada, hoides süsivesikute osakaalu normi alampiiril. Ketoosi tekkimine võib kujutada endast märkimisväärset riski neerutüsistustega diabeetikutele. .
Füüsiline aktiivsus seevastu peab lisaks kaalulanguse toetamisele:
- Suurendada insuliinitundlikkust;
- Parandada toidus sisalduvate süsivesikute haldamist.
Ilmselt peab kõik arvesse võtma kõiki komplikatsioone ja vastunäidustusi.
nii ägeda, st praktika ajal, kui ka kroonilise, st pikaajalises perspektiivis.II tüüpi suhkurtõvega seotud koolituste eeliste hulgas tunnistame eelkõige insuliinitundlikkuse suurenemist ja raku glükoosi transportimise efektiivsuse suurenemist koos veresuhkru, insuliini, triglütserideemia ja glükeeritud valkude vähenemisega.
Insuliinitundlikkuse paranemine ning maksa ja eriti lihaste glükogeenivarude tühjendamine soodustab toidus sisalduvate süsivesikute paremat haldamist, aidates optimeerida kehakaalu langust - tegur, mis iseenesest suurendab insuliinitundlikkust.
Kasu insuliinitundlikkusele
Insuliiniresistentsus kahjustab insuliini vahendatud glükoosi imendumist, seega insuliinist sõltuvatesse kudedesse, 35-40% võrreldes tervete inimestega.
Kõige rikkalikum insuliinist sõltuv kude kehas on skeletilihased, mis korreleerub seega positiivselt glükoosi imendumisvõimega, samas kui rasvamassil on vastupidine korrelatsioon.
Ägedatel juhtudel suurendab motoorne aktiivsus insuliinitundlikkust 24-72 tundi pärast treeningut isegi II tüüpi diabeediga patsientidel.
Pärast seda ajavahemikku on selle soodsa seisundi taastamiseks vaja rakendada uut füüsilist stiimulit. Sellepärast, eriti II tüüpi diabeediga patsientidel, ta peaks treenima enam -vähem igal teisel päeval.
Kasu glükoosi transportimisel
Glükoosi metaboolne kasutamine lihaskiudrakkudes toimub väga lühidalt järgmiselt:
- Üleminek plasmast lihaskoesse: füüsiline treening parandab lihaste verevoolu tänu suuremale südametegevusele ja perifeersele kapillaaristumisele. Hea pihustamine on ülioluline glükoosi, hapniku jne vajaduse rahuldamiseks. lihaseid ja võimaldab jäätmete kõrvaldamist. Äge motoorne harjutus soodustab ka kapillaaride avamist, mida tavaliselt ei kasutata; kroonilises stimuleerib see "edasist hargnemist;
- Glükoosi kandmine läbi rakumembraani: glükoosi trans-rakuline transport toimub glükoosi transporterite 4 (GLUT-4) kaudu, mida tavaliselt leidub rakusiseses tsütosoolis. Füüsiline väljaõpe stimuleerib viimase tekkimist, muutes rakud paremini glükoosi kogumiseks;
- Fosforüülimine: energiline glükoosi kasutamine toimub tänu ensüümile, mida nimetatakse heksokinaas, mis suurendab märkimisväärselt kontsentratsiooni, kui motoorset aktiivsust teostatakse regulaarselt pikaajaliselt.
Tähelepanu! Järjepidev metaboolne aktiveerimine suhtelise treeningkoormuse tõttu ägeda ja vahetu treeningu järel muudab lihasrakud insuliinitoimest osaliselt sõltumatuks.
Kasu toidus sisalduvate süsivesikute haldamisel
Motoorne aktiivsus võimaldab kehal paremini hallata söögijärgset glükeemilist koormust.
Selle põhjuseks on lisaks ägeda faasi metaboolsetele ja funktsionaalsetele muutustele ka maksa ja lihaste glükogeenivarude piisav tühjenemine.
See ammendumine suurendab nende glükoosikudede "ahnust" isegi treeningust eemal.
Füüsilise tegevuse eelised teiste riskitegurite puhul
Füüsiline koormus mõjutab ka teisi surma ja püsiva puude riskitegureid, mis on seotud ateroskleroosi ja kardiovaskulaarsete sündmustega; me räägime: esmane arteriaalne hüpertensioon, düslipideemia, rasvumine.
Esmane arteriaalne hüpertensioon, mida esineb üle 60% II tüüpi diabeetikutest, on statistiliselt kõige kahjulikum ja ohtlikum kaasuv haigus.
Need on normaalsed vererõhud <140/90 mm Hg, piirid vahemikus 140/90 kuni 160/95 mm Hg ja kõrgemad kui patoloogilised.
Regulaarne füüsiline aktiivsus alandab II tüüpi diabeediga tervetel inimestel vererõhu taset tänu südame -veresoonkonna tõhususe paranemisele. Samuti väheneb hüpertensioon kehakaalu languse ja kesknärvisüsteemi mõju tõttu.
Soovitatav treeningutüüp on aeroobne taust isegi märkimisväärse intensiivsusega - koolitatud ainetel. Kaalude kasutamine ei ole vastunäidustatud, välja arvatud juhul, kui Valsalva manööver on kehtestatud või kui tegemist on kõrge intensiivsusega.
Aeroobsed treeningud vähendavad triglütserideemiat, seda ka parema glükeemilise juhtimise tulemusena.
Samuti parandab see kolesterolemiat, HDL -i sisaldus suureneb ja LDL -i protsent väheneb. Üldkolesterool ei vähene alati. Järelikult väheneb ka ateroskleroosi ja südame isheemiatõve risk.
Füüsiline aktiivsus soodustab kehakaalu langust ainult siis, kui see on seotud kontrollitud (hüpokalorilise) dieediteraapiaga. Vastupidi, mõõduka intensiivsusega umbes 20-30 minutit päevas on sellel rohkem kui miski muu "ennetav tegevus".
ja rasvunud. See parandab ka insuliinitundlikkust, suurendab kalorite kulutamist ja optimeerib elukvaliteeti; see suurendab ka lihasjõudu, tailihamassi ja luude mineraalset tihedust.Õige treeningkoormus on vähemalt 2-3 päeva nädalas, kusjuures 8-10 harjutust on suunatud suurimatele lihasrühmadele, 1-3 komplekti 10-15 kordust. "Intensiivsus" peab suurenema ja igal juhul mitte vähem kui 50% 1RM -st.
need on lubatud, kuid tuleb pöörata tähelepanu neile, mis on juba iseenesest ohtlikud või mille puhul hüpoglükeemia võib põhjustada tõsiseid tagajärgi.
Soovitav on valida peamiselt aeroobseid alakthappega seotud füüsilisi tegevusi, unustamata seejuures, et kõrge intensiivsuse saavutamine korreleerub erinevate funktsionaalsete ja metaboolsete parameetrite (südame-vereringe ja hingamise efektiivsus jne) paranemisega.
Kombineerides ka vastupanutreeninguid, on võimalik ära kasutada eeliseid, mida madala intensiivsusega aeroobne aktiivsus iseenesest ei anna.
Samuti ei tohiks tähelepanuta jätta paindlikkuse, elastsuse ja liigeste liikuvuse aspekti. Seda tüüpi treening vähendab oluliselt vigastuste ohtu ja parandab üldist elukvaliteeti, kuid ei too kasu ainevahetusest.
Sagedus
Soovitatud füüsilise tegevuse sagedus varieerub 3 kuni 5 seanssi nädalas, vältides tegevusetuse perioode kauem kui 2 päeva järjest - ülaltoodud põhjustel.
Kestus
Treeningu kohta soovitatakse vähemalt 20-30 "ja kuni 60" aktiivsust, lisaks 5-10 minutit soojendust ja 5-10 minutit jahtumist-samuti paindlikkuse, elastsuse ja liikuvuse protokollide jaoks.
Intensiivsus
Aeroobne aktiivsus peaks esialgu olema madal ja seejärel mõõdukas (40–60% VO2max või 50–70% HR max), kokku 150–200 ”nädalas.
Kui intensiivsus suureneb (> 60% VO2max või> 70% Fcmax), on võimalik vähendada helitugevust 90 "-ni nädalas.
Ettevaatusabinõud
Enne füüsilise aktiivsuse programmi alustamist peab patsient olema teadlik ettevaatusabinõudest, mida tuleb võtta enne, selle ajal ja pärast seda.
Glükeemiline kontroll on põhielement, mida tuleb kontrollida enne alustamist, aga ka ajal (kui tegevus kestab kaua) ja pärast füüsilist tegevust.
Juhised soovitavad tegelikult seda tegevust vältida, kui glükeemia on> 250 mg / dl või kui esineb ketonuuria.
Siiski tuleb märkida, et "kerge või mõõdukas intensiivsus võib olla kasulik" ägeda glükeemilise taseme alandamisel.
Tähelepanu tuleks pöörata ka motoorse aktiivsuse ja ravimteraapia kombinatsioonile. Sageli muudab paranenud metaboolne vorm ravi liiga hüpoglükeemiliseks.
Olge ettevaatlik, et hoida hüdratatsiooni kõrgel tasemel.
Kehalise aktiivsuse juhised tüsistuste korral
Tüsistustega katsealuste kehalise aktiivsuse protokolli tuleb kohandada vastavalt sellele; eelkõige: südame isheemiatõbi, diabeetiline nefropaatia, retinopaatia, sensoor-motoorne neuropaatia ja autonoomne neuropaatia.
Südame isheemiatõbi
Vältida tuleks füüsilisi tegevusi, mis tekitavad enneaegset valu või tugevat südame löögisageduse tõusu, samas on soovitatav harjutada madala ja mõõduka intensiivsusega füüsilisi tegevusi (40% Vo2max või 50% HR max).
Diabeetiline nefropaatia
Soovitatakse ainult mõõduka intensiivsusega füüsilisi harjutusi (kõndimine, ujumine, jalgrattasõit).
Diabeetiline retinopaatia
Vältida tuleks füüsilist tegevust, millega kaasneb vererõhu tõus (nt suure intensiivsusega tõstmine ja Valsalvaga) või mis hõlmab füüsilist kontakti (näiteks võitlussport), samas kui mõõduka intensiivsusega füüsiline tegevus on lubatud.
Sensoor-motoorne neuropaatia
Alaktooshappe aeroobse treeningu regulaarne harjutamine võib perifeerse neuropaatia progresseerumist aeglustada, kuid jalgadele avalduvate võimalike traumaatiliste mõjude jaoks on soovitatav kasutada ainult kaalutuid harjutusi (statsionaarne jalgrattasõit, sõudmine, ujumine).
Autonoomne neuropaatia
Kerged füüsilised harjutused ja aeroobsed tegevused on lubatud sobivatel temperatuuritingimustel, piisava hüdratsiooniga.


.jpg)