Üldisus
Arnold-Chiari sündroom on märkide ja sümptomite kogum, mis on põhjustatud tagumise koljuõõne haruldasest väärarengust; subjektidel, keda see mõjutab, pole see struktuur eriti arenenud, mistõttu väikeaju väljub (ulatub välja) oma loomulikust kohast kolju põhjas asuva foramen magnumi kaudu.

Chiari väärarenguid on neli erinevat tüüpi; parameeter, mis eristab üht tüüpi teisest, on väljaulatuvuse aste, seega kaasatud väikeaju materjali kogus. I tüüp on kõige vähem raske (mõnikord jääb see eluks ajaks asümptomaatiliseks), IV tüüp aga kõige raskemaks; alates II tüübist on aga elukvaliteet ohustatud.
Arnold-Chiari sündroomi iseloomustavaid sümptomeid on palju ja need ulatuvad peavalust kuni lihasnõrkuseni jne.
Praeguseks pole ühtegi ravimit, mis võimaldaks väikeaju väärarengut parandada, kuid on olemas ravi, mis võimaldab vähemalt osaliselt sümptomeid leevendada.
Mis on Chiari väärareng
Chiari väärareng või Arnold-Chiari sündroom või veelgi lihtsamalt Arnold-Chiari on väikeaju struktuurimuutus, mida iseloomustab kuklaosa ja seljaaju kanali alumise osa nihkumine allapoole. väikeaju poolkerad.
Teisisõnu, see on "väikeaju hernia, mille puhul väikeaju osa ulatub välja seljaaju kanalit tungivast foramen magnum'ist.
MIS ON KOHALIK FOORUM?
Foramen magnum ehk foramen magnum on suur ava, mis asub kolju kuklaluu alumises osas. See auk ühendab seljaaju kanalit kraniaalse õõnsusega; sellest alates leiavad nad tegelikult koha (edasi allapoole) ) kõigepealt medulla oblongata ja seejärel seljaaju.
Tserebrospinaalvedeliku (või likööri) ringluse põhiliiges, foramen magnum läbivad selgrooarterid ning eesmised ja tagumised seljaajuarterid.
NIMI PÄRITOLU
Arnold-Chiari sündroom sai oma nime kahe arsti poolt, kes seda esimest korda kirjeldasid-Julius Arnold ja Hans Chiari.
Seda ei tohi segi ajada Budd-Chiari sündroomiga, mis on maksa kahjustav haigus.
Põhjused
Eendite raskusastme ja eluaja põhjal, millest see pärineb, võib Chiari väärarengu jagada neljaks erinevaks tüübiks, mis on identifitseeritud nelja esimese Rooma numbri järgi (I, II, III ja IV).
Kaks esimest tüüpi, võrreldes teise kahega, on tavalisemad ja vähem rasked; III ja IV tüüp on tegelikult väga haruldased ja eluga kokkusobimatud.
I TÜÜBI CHIARI VÄÄRTUS
Chiari I tüüpi väärareng on asümptomaatiline (st ilma ilmsete sümptomiteta), vähemalt lapsepõlve või hilise noorukieani.
Selle päritolu põhjus on vähenenud kraniaalruum: sellistes tingimustes on tegelikult osa väikeaju (täpselt väikeaju mandlid või mandlid alumisel küljel) sunnitud ruumi puudumise tõttu libiseda foramen magnumi ja siseneda seljaaju kanalisse.
Tähelepanu: Mitmel I tüüpi Chiari väärarenguga inimesel läheb hästi ja nad elavad täiesti normaalset elu. Selle põhjuseks on asjaolu, et väikeaju anomaalia ei ole nii tõsine, et põhjustaks sümptomeid või häireid, mistõttu väga sageli ignoreerivad need katsealused oma seisundit või saavad sellest puhtjuhuslikult teadlikuks.
II TÜÜBI CHIARI VÄÄRTUS
II tüüpi Chiari väärareng on kaasasündinud haigus, mis esineb sünnist alates ja on alati sümptomaatiline.
Võrreldes I tüübiga iseloomustab seda suurem väljaulatuvus, mis hõlmab lisaks väikeaju mandlitele ka osa väikeajust (nimetatakse väikeaju vermiks) ja veenianumat, mida tuntakse Herophilus torcularis nime all.
Kõige sagedamini seostatakse II tüüpi Arnold-Chiari spina bifida teatud vormiga, mida nimetatakse müelomeningotseeksiks.
Selle väärarengu mitmesuguste tagajärgede hulgas märgime: vedeliku voolu blokeerimine läbi foramen magnum (mis viib hüdrotsefaaliaks nimetatava seisundi alguseni) ja närvisignaalide katkestamine.
Esialgu viitas mõiste Arnold-Chiari ainult Arnold-Chiari II tüüpi sündroomile. Nüüd kasutatakse seda tavaliselt kõigi haiguse vormide korral.
III TÜÜBI CHIARI VÄÄRTUS
Sünnist alates esinev III tüüpi Chiari väärareng põhjustab tõsiseid neuroloogilisi probleeme, nii et see on sageli eluga kokkusobimatu. Nendel juhtudel on tegelikult väikeaju väljaulatuvus märgistatud ja sel põhjusel räägime kuklakujulisest entsefalotseelist.

Joonis: syringomyelia.
Saidilt: mdguidelines.com
Tavaliselt iseloomustab Arnold-Chiari III tüüpi hüdrotsefaalia ja süringomüelia; viimane kujutab endast konkreetset seisundit, mida iseloomustab ühe või mitme tsüsti olemasolu seljaaju kanalis.
IV TÜÜBI CHIARI VÄÄRTUS
Chiari IV tüüpi väärarengut iseloomustab väikeaju osa arenemise ebaõnnestumine (väikeaju agenees).
See anomaalia on kaasasündinud ja eluga absoluutselt kokkusobimatu.
SEOTUD HAIGUSED
Arstid ja teadlased on täheldanud, et Chiari väärarenguga inimestel on levinud ka järgmised tingimused:
- Vesipea
- Syringomyelia
- Jäiga lülisamba sündroom
- Lülisamba tugev kõverus
- Marfani sündroom
- Ehlers-Danlose sündroom
KAS see on pärilik haigus?
Teadlased usuvad, et Chiari väärarengul võib olla "pärilik päritolu, kuna perekonnas on teatatud mõnest kordumisest.
Kuid haiguse algust põhjustavad geneetilised seisundid (st millised ja kui paljud geenid on seotud) ja ülekande tüüp on veel selgitamata.
EPIDEMIOLOOGIA
Chiari väärarengute täpne esinemissagedus pole teada; seda seetõttu, et mitmed Arnold-Chiari I tüüpi inimesed ei tunne mingeid sümptomeid ja tunduvad täiesti normaalsed (seetõttu on haigus aladiagnoositud).
Vähesed usaldusväärsed epidemioloogilised uuringud näitavad, et:
- I tüüp on sümptomaatiline ühel lapsel 100 -st
- II tüüp on eriti levinud keldi päritolu populatsioonides
- Naised kannatavad 3 korda rohkem kui mehed
Sümptomid ja komplikatsioonid
Neljal Chiari väärarengu tüübil on erinevad sümptomid ja tunnused.
Allpool on I, II ja III tüüpi iseloomustavate sümptomite täpne kirjeldus.
IV tüübi puhul on sümptomatoloogia jälgimine võimatu, kuna see on seisund, mis paratamatult ja äkki viib loote surma.
I TÜÜBI CHIARI VÄÄRTUS
Kui I tüüpi Chiari väärareng on sümptomaatiline, võib see põhjustada:
- Tugevad peavalud, mis tekivad sageli pärast köhimist, aevastamist ja ülepinget.
- Valu kaelas ja / või näos
- Probleemid tasakaaluga
- Sage pearinglus
- Probleemid rääkimisega, näiteks kähedus
- Nägemisprobleemid, nagu kahekordne või ähmane nägemine, pupillide laienemine ja / või nüstagm
- Neelamisraskused (düsfaagia) ja närimine
- Kalduvus söömise ajal lämbuda
- Ta tõmbus tagasi
- Käte ja jalgade tuimus
- Motoorse koordinatsiooni puudumine (eriti kätes)
- Rahutute jalgade sündroom
- Tinnitus (või tinnitus), st kuulmishaigus, mille puhul on tunne, et tajub kõrvas olematuid helisid, nagu sahin, sumin, vilistamine jne.
- Nõrkuse tunne
- Bradükardia. See on meditsiiniline termin südame löögisageduse aeglustamiseks
- Seljaaju häiretega seotud skolioos
- Ebanormaalne hingamine, eriti une ajal (uneapnoe sündroom)
II TÜÜBI CHIARI VÄÄRTUS
II tüüpi Chiari väärarengut iseloomustavad samad sümptomid, mis I tüübil, selle erinevusega, et nende intensiivsus on märgatavam ja nad esinevad alati. Lisaks põhjustab II tüüpi Arnold-Chiari müelomeningotseeli korral ka järgmist:
- Soole ja põie muutused: patsient kaotab kontrolli anaalse ja põie sulgurlihase üle
- Krambid
- Ülimalt arenenud korpus
- Äärmuslik lihasnõrkus ja halvatus
- Deformatsioon vaagnas, jalgades ja põlvedes
- Raskused kõndimisel
- Raske skolioos
Seljaaju ja müelomeningotseele
Spina bifida on selgroo kaasasündinud väärareng, mille tõttu ajukelme ja mõnikord ka seljaaju ulatuvad oma istmelt välja (tavaliselt piirduvad need selgroolülide siseküljega).
Müelomeningotseele on lülisamba seljaaju kõige raskem vorm: haigestunutel ulatuvad ajukelme ja seljaaju selgroolülist välja (või hernian) ning moodustavad väljaulatuva koti selja tasemel. See kott, kuigi on kaitstud nahakihiga, puutub kokku väliste solvangutega ning on pidevalt tõsiste infektsioonide ja mõnel juhul isegi surmava ohuga.
III TÜÜBI CHIARI VÄÄRTUS
Inimesed, kellel on III tüüpi Chiari väärareng, kannatavad tõsiste neuroloogiliste probleemide all (sageli ei ühildu see normaalse eluga), hüdrotsefaalia ja süringomüelia. Viimast, mida iseloomustab ühe või mitme tsüsti moodustumine seljaaju sees, võib põhjustada:
- Lihaste nõrkus ja atroofia
- Reflekside kadumine
- Valu ja ümbritseva õhu temperatuuri tundlikkuse vähenemine
- Jäikus seljas, õlgades, kätes ja jalgades
- Valu kaelas, kätes ja seljas
- Soole ja põie probleemid
- Äärmuslik lihasnõrkus ja jalgade spasmid
- Valu ja tuimus näol
- Skolioos
MILLAL Arsti näha?
II, III ja IV tüüpi Chiari väärarengud on ultraheliuuringu käigus nähtavad juba sünnieelses eas (st kui kahjustatud isik on veel ema emakas).
Mis puudutab I tüüpi Chiari väärarenguid, siis on soovitatav konsulteerida arstiga niipea, kui ilmnevad varem teatatud tüüpilised sümptomid. Oluline on läbida õigeaegne kontroll ka seetõttu, et viimasest võivad ilmneda muud sellega seotud häired.
TÜSIKUD
Chiari väärarengu tüsistused on seotud väikeaju väljaulatuvuse halvenemise või sellega seotud haigusseisunditega, seega hüdrotsefaalia, müelomeningotseele, süringomüelia, jäiga lülisamba sündroomiga jne.
Eenduse süvenemine, mis on tingitud kolju suuremast survest väikeaju kahjustada, viitab ilmselgelt sümptomite süvenemisele.
Diagnoos
Diagnostilised testid, mis võimaldavad määrata väikeaju eendumise astet foramen magnum kaudu (seega kindlaks teha Chiari väärarengu tüüp), on järgmised:
- Tuumamagnetresonants (või MRI). Tänu magnetväljade loomisele annab see "üksikasjaliku pildi väikeajust ja seljaaju kanalist ilma patsiendi kahjuliku ioniseeriva kiirguseta.
- CT -skaneerimine. Kompuutertomograafia (CT) annab selgeid pilte siseorganitest, sealhulgas väikeajust ja seljaajust. Selle teostamise ajal puutub subjekt kokku minimaalse koguse kahjuliku ioniseeriva kiirgusega.
CT ja MRI, millele eelneb täpne füüsiline läbivaatus, on Arnold-Chiariga seotud patoloogiate tuvastamiseks hädavajalikud.
Tabel. Kuidas ja millal diagnoosida Chiari väärarenguid
Millal ja kuidas seda diagnoosida?
THE
Hiline lapsepõlv või hilinenud noorukiea, füüsiline läbivaatus, millele järgneb CT ja / või MRI.
II
Sünnieelses eas, ultraheliga.
Sünnil ja väga varases lapsepõlves koos füüsilise läbivaatuse, CT -skaneerimise ja / või MRI -ga.
III
Sünnieelses eas, ultraheliga.
Sündides füüsilise läbivaatuse, CT ja / või MRI -ga.
IV
Sünnieelses eas, ultraheliga.
Ravi
Chiari väärareng on ravimatu.

FLAIR MRI abil saadud sagitaalne skaneerimine, mis näitab Arnold-Chiari väärarengut koos 7 mm herniaga väikeaju mandlitega. Saidilt: en.wikipedia.org
Siiski on olemas nii farmakoloogiline kui ka kirurgiline ravi, mis võimaldavad vähemalt osaliselt sümptomeid leevendada.
FARMAKOLOOGILINE RAVI
I tüüpi Chiari väärarenguga patsiendid, kellel on peavalu ja valu kaelas ja / või näos, võivad võtta valuvaigisteid.
Iga juhtumi jaoks sobivaimate ravimite valik on raviarsti otsustada; seetõttu on hea tava järgida selle ettekirjutusi.
KIRURGILINE RAVI
Kirurgilise ravi eesmärk on vähendada kolju kokkusurumist väikeaju ja seljaaju kahjustustele.
Selle saavutamiseks on mitmeid protseduure, näiteks:
- Tagumise fossa dekompressioon, mille käigus eemaldab kirurg osa kuklaluu tagumisest osast.
- Seljaaju dekompressioon, kasutades laminektoomiat (või dekompressiivset laminektoomiat). Selle teostamise ajal eemaldab kirurg teise ja kolmanda kaelalüli laminaadi. Laminaat on selgroolüli, mis piirab auku, mille kaudu seljaaju läbib.
NB! Mõnikord tehakse tagumine fossa dekompressioon ja dekompressiivne laminektoomia samaaegselt. - Dura mater’i dekompressiivne sisselõige. Dura mater ’i ehk äärepoolseima menynxi sisselõikega suureneb väikeajule kättesaadav ruum ja väheneb surve selle vastu. Lõike tekitatud tühimiku katmiseks ja kaitsmiseks õmbleb kirurg selle peale kunstkude (või kogutud mõnest muust kehaosast).
- The šunt kirurgiline. Tegelikult on see drenaažisüsteem, mis koosneb painduvast torust, mis võimaldab hüdrotsefaalia korral likööri eemaldada või süringomüelia korral tsüsti (tsüstid) tühjendada. Võimalik, et patsiendid hüdrotsefaaliaga on vaja kasutada šunt kirurgiline kogu eluks.
KIRURGILISE SEKKUMISE RISKID
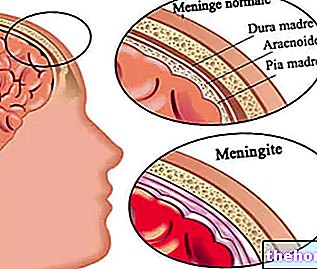
Operatsiooniga seotud riskid on erinevad. Tegelikult on võimalik, et esineb: hemorraagiaid, aju struktuuride ja / või seljaaju kahjustusi, nakkuslikku meningiiti, probleeme haavade paranemisega ja lõpuks ebatavalisi vedeliku kogusid väikeaju ümber.
Tuleb meeles pidada, et operatsiooni ajal tekkinud aju- või seljaaju kahjustus on korvamatu.
Seetõttu paljastab opereeriv arst enne mis tahes tüüpi operatsiooni läbiviimist vajaliku protseduuri või protseduuride riske ja tüsistusi.
Prognoos
II, III ja IV tüüpi Chiari väärarengutel pole kunagi positiivset prognoosi, kuna lisaks ravimatusele võivad need põhjustada tõsiseid neuroloogilisi puudujääke või olla isegi eluga kokkusobimatud.
I tüüpi Chiari väärarengu juhtum on erinev, mille prognoos varieerub sõltuvalt sümptomite tõsidusest.